Dengue
Nangangailangan ang artikulo o seksiyon na ito ng pagwawasto sa balarila, estilo, pagkakaisa, tono o baybay. |
Ang artikulong ito ay nangangailangan ng maayos na salin. (Enero 2014) |
| Dengue | |
|---|---|
| Ang karaniwang pamamantal na nakikita sa lagnat na dengue. | |
| Espesyalidad | Infectious diseases |
Ang dengue (pagbigkas: déng•ge) ay isang nakahahawang sakit na dulot ng dengue virus. Kabilang sa mga sintomas ang lagnat, sakit ng ulo, kalamnan at pananakit ng kasukasuan, at ang isang katangiang pagpapantal sa balat na katulad ng sa tigdas. Sa isang maliit na bahagi ng mga kaso, ang sakit ay maaaring maging nagbabanta sa buhay na dengue na may pamumuo ng dugo kasama ng lagnat, na nagdudulot ng pagdurugo, mababang bilang ng platelet ng dugo at pagtagas ng plasma ng dugo, o sa dengue shock syndrome (nagpapakita ng mga sintomas ng dengue), kung saan ang mapanganib na mababang presyon ng dugo ay nangyayari.
Ang dengue ay naisasalin ng maraming uri ng lamok sa loob ng genus na Aedes, lalung-lalo na ang A. aegypti. Ang birus ay may apat na iba’t-ibang klase; ang impeksiyon sa isang klase ay karaniwang nagbibigay ng panghabang-buhay na kaligtasan sa sakit sa klaseng ito, ngunit pansamantalang kaligtasan lamang sa sakit sa iba. Ang kasunod na impeksiyon ng ibang klase ay pinatataas ang panganib ng mga malubhang komplikasyon. Dahil walang bakuna, ang pag-iingat ay hinahangad sa pamamagitan ng pagbawas ng tirahan at bilang ng mga lamok at paglimita sa pagkakalantad sa mga kagat.
Ang paggamot ng talamak na dengue ay mapag-alalay, sa pamamagitan ng iniinom o itinuturok ng likido sa ugat na rehydration o muling paglalagay ng tubig sa katawan para sa mga banayad o katamtaman na sakit, at mga likidong itinuturok sa ugat at pagsasalin ng dugo para sa mga kasong mas malubha. Ang pangyayari ng dengue fever ay nakaranas ng malaking pagtaas simula noong 1960s, na may mga humigit-kulang na 50-100 milyong kataong nahahawa taun-taon. Ang mga unang paglalarawan ng kalagayang ito ay nagsimula noong 1779, at ang sanhi na birus at ang pagdadala nito ay ipinaliwanag ng maaga ng ika-20 na siglo. Ang dengue ay naging isang pandaigdigang problema simula ng Ikalawang Digmaang Pandaigdig at ay makikita sa partikular na lugar o grupo ng tao sa mahigit sa 110 mga bansa. Bukod sa pag-alis sa mga lamok, kasalukuyang nagbabakuna, gayundin ang gamot na direktang pumupuntirya sa birus.
Mga palatandaan at sintomas
[baguhin | baguhin ang wikitext]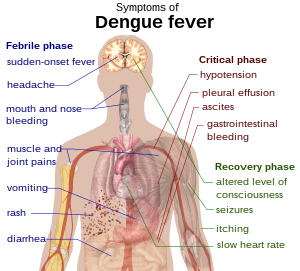
Ang mga taong nahawa ng birus ng dengue ay karaniwang walang ipinapakitang sintomas (80%) o mayroon lamang mga banayad na mga sintomas tulad ng lagnat na walang komplikasyon.[1][2][3] Ang iba ay mayroong mas malubhang karamdaman (5%), at sa isang maliit na bahagi ito ay nagbabanta sa buhay.[1][3] Ang panahon ng inkubasyon (oras sa pagitan ng pagkakalantad at simula ng mga sintomas) ay mula 3 hanggang 14 na mga araw, ngunit mas madalas ito ay 4 hanggang 7 mga araw.[4] Samakatwid, ang mga manlalakbay na galing sa mga partikular na lugar na may sakit ay malamang na hindi magkakaroon ng dengue kung ang lagnat at iba pang sintomas ay magsisimula lamang ng mahigit na 14 na araw pagkatapos makauwi sa tahanan.[5] Madalas na nakararanas ang mga bata ng sintomas katulad ng sa karaniwang sipon at gastroenteraytis (pamamaga ng mga bituka at tiyan) (pagsusuka at pagtatae),[6] at karaniwang mayroong mas hindi malubhang mga sintomas kaysa sa mga nasa hustong gulang,[7] ngunit mas madaling kapitan ng mga malubhang komplikasyon.[5]
Panahon ng paggamot
[baguhin | baguhin ang wikitext]Ang likas na mga sintomas ng dengue ay lagnat na biglang nagsisimula, sakit ng ulo (karaniwang matatagpuan sa likod ng mga mata), sakit ng kalamnan at kasukasuan, at ang pagpapantal. Ang alternatibong pangalan para sa dengue, na "breakbone fever", ay galing sa mga nauugnay na sakit ng kalamnan at kasukasuan.[1][8] Ang panahon ng impeksiyon ay nahahati sa tatlong bahagi: may lagnat, mapanganib, at paggaling.[9]
Kabilang ng bahaging may lagnat ang mataas na lagnat, madalas na humihigit sa 40 °C (104 °F), at may kasamang pangkalahatang sakit at sakit ng ulo; ito ay karaniwang tumatagal ng dalawa hanggang pitong araw.[8][9] Sa bahaging ito, ang pagpapantal ay nangyayari sa 50–80% ng mga mayroong sintomas.[8][10] Ito ay nangyayari sa una o pangalawang araw ng mga sintomas bilang namumulang balat, o sa huling bahagi ng karamdaman (pang-apat hanggang pampitong araw) bilang isang pagpapantal na katulad ng tigdas.[10][11] Ang ilang mga petechia (mga maliliit na pulang batik na hindi nawawala kapag pinisil ang balat, dulot ng mga sirang capillary) ay maaaring lumabas sa puntong ito ,[9] gayundin ang kaunting banayad na pagdurugo mula sa mga mucous membrane (lamad ng uhog) ng bibig at ilong.[5][8] Ang mismong lagnat ay pangkaraniwang likas na may dalawang bahagi, na nawawala at bumabalik sa loob ng isa o dalawang araw, bagaman may malawak na pagkakaiba sa kung gaano kadalas nangyayari ang pattern na ito.[11][12]
Sa ilang mga tao, ang sakit ay nagpapatuloy sa isang kritikal na bahagi, na sumusunod sa paglutas ng mataas na lagnat at karaniwang tumatagal ng isa hanggang dalawang araw.[9] Sa bahaging ito, maaaring magkaroon ng malaking pag-iipon ng likido sa sa dibdib at lukab sa may tiyan dulot ng tumaas na kakayahang tumagos sa capillary at pagtagas. Ito ay humahantong sa pag-ubos ng likidong mula sa sirkulasyon at nabawasang suplay ng dugo sa mga mahahalagang bahagi ng katawan.[9] Sa bahaging ito, ang hindi normal na paggana ng mga bahagi ng katawan at malubhang pagdurugo, karaniwang mula sa gastrointestinal tract (mga bituka at tiyan), ay maaaring mangyari.[5][9] Ang kulang sa suplay ng dugo sa bahagi ng katawan (dengue shock síndrome o pagpapakita ng mga síntomas ng dengue) at pagdurugo (dengue na may pagdurugo) ay nangyayari sa mas mababa sa 5% ng lahat ng mga kaso ng dengue,[5] gayunpaman, ang mga dati nang nahawahan ng ibang mga serotype (uri na makikilala ang kaibahan) ng birus ng dengue ("pangalawang impeksiyon") ay nasa mataas na panganib.[5][13]
Ito ay sinusundan ng bahagi ng paggaling, na may muling pagsipsip ng tumagas na likido sa daloy ng dugo.[9] Ito ay karaniwang tumatagal ng dalawa hanggang tatlong araw.[5] Ang pagbuti ay madalas na kapansin-pansin, ngunit maaaring mayroong malubhang pangangati at isang mabagal na pintig ng puso.[5][9] Ang isa pang pagpapantal na may maculopapular o namamagang daluyan ng dugo na anyo ay maaaring mangyari, na sinusundan ng pagtuklap ng balat.[14] Sa bahaging ito, maaaring mangyari ang isang labis na pagkakarga ng likido; kapag nakakaapekto sa utak, ito ay maaaring magdulot ng nabawasang antas ng kamalayan o mga pangingisay.[5] Ang pagkaramdam ng pagkapagod ay maaaring magtagal pagkaraan ng ilang mga linggo.[14]
Nauugnay na mga problema
[baguhin | baguhin ang wikitext]Ang dengue ay maaaring paminsan-minsang makaapekto sa ibang mga mga sistema ng katawan,[9] mag-isa o kasama ang ibang mga karaniwang sintomas ng dengue.[6] Ang nabawasang antas ng kamalayan ay nangyayari sa mga 0.5–6% ng mga malubhang kaso, na dulot ng isang impeksiyon ng utak dulot ng birus o nang hindi direkta bilang resulta ng napinsalang mga mahahalagang bahagi ng katawan, halimbawa, ang hepatic encephalopathy (pagkalito, coma, nabagong antas ng kamalayan) kaugnayn sa atay.[6][12]
Ang iba pang mga karamdaman sa ugat at ng nervous system ay iniulat sa konteksto ng dengue, tulad ng transverse myelitis (pagkaubos ng balamban ng gulugod) atGuillain-Barré syndrome.[6] Ang impeksiyon ng puso at malubhang hindi paggana ng atay ay kabilang sa mga mas bihirang komplikasyon.[5][9]
Sanhi
[baguhin | baguhin ang wikitext]Tungkol sa birus
[baguhin | baguhin ang wikitext]
Ang birus ng dengue fever (DENV) ay isang birus na RNA ng pamilyang Flaviviridae; genus Flavivirus. Kabilang sa iba pang mga miyembro ng parehong genus ay ang birus ng yellow fever (sakit sa atay na nagdudulot ng paninilaw), birus ng West Nile, birus ng St. Louis encephalitis (pamamaga ng utak), birus ng Japanese encephalitis (pamamaga ng utak), birus ng encephalitis (pamamaga ng utak) na dala ng pulgas,Kyasanur forest disease na birus, at Omsk hemorrhagic fever na birus.[12] Ang karamihan ay naisasalin ng mga arthropod (mga lamok o mga pulgas), at kaya tinutukoy din bilang mga arbobirus (arthropod-borne na mga birus).[12] Ang genome (henetikong materyal) ng birus ng dengue ay naglalaman ng humigit-kumulang na 11,000 mga nucleotide base, na kodigo para sa tatlong iba’t-ibang uri ng molekula ng protina (C, prM at E) na bumubuo ng katiting ng birus at pitong ibang mga uri ng mga molekula ng protina (NS1, NS2a, NS2b, NS3, NS4a, NS4b, NS5) na natatagpuan lamang sa mga nahawang host cell (selulang naimpekisyon) at kinakailangan para sa pagkopya ng birus.[13][15] May apat na mga strain (uri) ng birus, na tinatawag na mga makikilala ang kaibahan ng uri (serotype), at ang mga ito ay tinutukoy bilang DENV-1, DENV-2, DENV-3 at DENV-4.[2] Lahat ng apat na mga makikilala ang kaibahan ng uri ay maaaring magdulot ng buong saklaw ng sakit.[13] Ang impeksiyon dulot ng isang serotype (uri na makikilala ang kaibahan) ay pinaniniwalaang lumilikha ng panghabang-buhay na kaligtasan sa sakit sa serotype (uri na makikilala ang kaibahan) na iyon, ngunit pansamantalang kaligtasan sa sakit lamang sa mga iba.[2][8] Ang mga malubhang komplikasyon sa pangalawang impeksiyon ay nangyayari lalo na kung may isang taong dati nang nalantad sa serotype (uri na makikilala ang kaibahan) na DENV-1 at pagkatapos ay nagkaroon ng serotype (uri na makikilala ang kaibahan) na DENV-2 o serotipong DENV-3, o kung may isang taong dating nalantad sa uri na DENV-3 at pagkatapos ay nagkaroon ng DENV-2.[15]
Pagdadala ng sakit
[baguhin | baguhin ang wikitext]
Ang birus ng dengue ay pangunahing dinadala ng mga lamok Aedes, lalo na ang A. aegypti.[2] Ang mga lamok na ito ay karaniwang naninirahan sa pagitan ng mga latitud ng 35° Hilaga at 35° Timog na mas mababa sa elebasyon na 1,000 metro (3,300 tal).[2] Ang mga ito ay karaniwang nangangagat sa araw.[16] Kabilang sa ibang mga uri ng Aedes na nagdadala ng sakit ay ang A. albopictus, A. polynesiensis at ang A. scutellaris.[2] Ang mga tao ang mga pangunahing host o hinahawahan ng birus,[2][12] ngunit maaari rin itong kumalat sa mga hindi taoong primates (mga mammal na may paa at kamay).[17] Ang impeksiyon ay maaaring makuha sa pamamagitan ng iisang kagat.[18] Ang isang lamok na babae na sumipsip ng dugo mula sa isang taong may dengue fever ay mahawahan rin mismo ng birus na nasa gilid ng selula ng kanyang tiyan. Pagkaraan ng humigit-kumulang na 8–10 araw, ang birus ay kumakalat sa ibang mga tisyu kabilang ang mga glandula ng laway at kasunod na lumalabas sa laway nito. Ang birus ay mukhang walang nakakapinsalang epekto sa lamok, na nananatiling habang-buhay na may impeksiyon. Ang Aedes aegypti ay mas gugustuhing mangitlog sa mga artipisyal na mga lalagyan ng tubig, manirahan malapit sa mga tao, at sumipsip ng dugo sa mga tao kaysa sa ibang mga hayop na may gulugod.[19]
Ang dengue ay maaari ring madala sa pamamagitan ng mga nahawahang produktong dugo at sa pamamagitan ng donasyon ng bahagi ng katawan.[20][21] Sa mga bansa tulad ng Singapore, kung saan ang dengue ay partikular na nangyayari dito, ang panganib ay tinatayang nasa pagitan ng 1.6 at 6 kada 10,000 mga pagsasalin.[22] Ang bertikal na pagdadala (mula sa ina papunta sa anak) sa panahon ng pagbubuntis o panganganak ay naiulat.[23] Ang ibang mga paraan ng tao-sa-taong pagdadala ay naiulat din, ngunit napakabihira.[8]
Posibilidad na mahawahan ng sakit
[baguhin | baguhin ang wikitext]Ang malubhang sakit ay mas karaniwan sa mga sanggol at mga bata, at salungat sa maraming ibang impeksiyon, mas karaniwan ito sa mga batang sapat ang pagkain.[5] Mas mataas ang panganib para sa mga babae kaysa sa mga lalaki.[15] Ang dengue ay maaaring maging nagbabanta sa buhay sa mga taong may mga hindi gumagaling na sakit tulad ng diyabetes melitus (karaniwang diyebetes) at hika.[15]
Ang mga polimorpismo (mga normal na pagbabago) lalung-lalo na ang mga gene ay inuugnay sa tumaas na malubhang mga komplikasyon ng dengue. Kabilang sa mga halimbawa ang pagkokodigo ng mga genes (genes coding) para sa mga protinang kilala bilang TNFα, mannan-binding lectin,[1] CTLA4, TGFβ,[13] DC-SIGN, at mga tiyak na mga anyo ng human leukocyte antigen.[15] Isang karaniwang henetikong abnormalidad sa mga Aprikano, na kilala bilang kakulangan ng glucose-6-phosphate dehydrogenase, ay mukhang nagpapataas ng panganib.[24] Ang mga polymorphism (normal na pagbabago) sa mga gene para sa tagatanggap ng bitamina D at FcγR ay mukhang nagbibigay ng proteksiyon laban sa malubhang sakit sa pangalawang impeksiyon sa dengue.[15]
Mekanismo
[baguhin | baguhin ang wikitext]Kapag kinagat ng isang lamok na may dalang birus ng denge ang isang tao, pumapasok sa balat ang birus kasama ng laway ng lamok. Sumasama ito at pumapasok sa mga puting selula ng dugo, at dumadami sa loob ng mga selula habang gumagalaw ang mga ito sa buong katawan. Tumutugon ang mga puting selula ng dugo sa pamamagitan ng paglikha ng maraming mga protina na naghahatid ng impormasyon, tulad ng interferon, na responsable para sa maraming mga sintomas, tulad ng lagnat, mga sintomas na parang trangkaso at mga malubhang pananakit. Sa malubhang impeksiyon, ang paglikha ng birus sa loob ng katawan ay lubhang mataas, at marami pang mga bahagi ng katawan (tulad ng atay) at bone marrow ang maaaring maapektuhan, at ang likido sa dumadaloy na dugo ay tumatagas sa gilid ng maliliit na mga daluyan ng dugo papunta sa mga lukab (cavity) ng katawan. Bilang resulta, mas kaunting dugo ang umiikot sa mga daluyan ng dugo, at ang presyon ng dugo ay nagiging malubhang mababa na hindi ito maaaring magsuplay ng sapat na dugo sa mga mahahalagang bahagi ng katawan. At saka, ang hindi normal na paggana ng bone marrow ay humahantong sa bawas na bilang ng mga platelet, na kinakailangan para sa mabisang pamumuo ng dugo; pinatataas nito ang panganib ng pagdurugo, ang ibang malaking komplikasyon ng dengue.[24]
Pagdami ng birus
[baguhin | baguhin ang wikitext]Kapag nasa loob na ng balat, ang birus ng dengue ay dumidikit sa mga selulang Langerhans (isang populasyon ng mga selulang hugis punongkahoy sa balat na kumikilala sa mga pathogen o birus na nagdudulot ng sakit).[24] Ang birus na ay pumapasok sa mga selula sa pamamagitan ng pagdikit sa pagitan ng mga protina ng birus at mga protina ng membrane sa selulang Langerhans, lalo na ang mga uri C ng lecithin na tinatawag na DC-SIGN, mannose receptor at CLEC5A.[13] Ang DC-SIGN, isang hindi tiyak na receptor para sa ibang bagay na nasa hugis punongkahoy na mga selula, ay tila pangunahing daanan papasok.[15] Ang mga dendritic cell ay pumupunta sa pinakamalapit na kulaning limpatiko. Samantala, ang genome ng birus ay dumadami sa mga besikulo sa endoplasmik retikulum, kung saan lumilikha ng mga bagong protina ng birus ang aparato ng selula sa pagbuo ng protina, at kinokopya ang birus na RNA. Ang wala pa sa gulang na mga katiting ng birus ay dinadala sa Golgi apparatus, ang bahagi ng selula kung saan natatanggap ng ilang mga protina ang mga kinakailangang magkagapos na mga asukal na mga (glykoprotina). Ang mga nasa gulang nang bagong birus ay umuusbong sa ibabaw ng nahawahang selula at inilalabas ng eksositosis. Pagkatapos, ang mga ito ay makakapasok sa ibang mga puting selula ng dugo, tulad ng mga monocyte at mga macrophage.[13]
Ang inisyal na reaksiyon ng mga nahawahang selula ay lumikha ng interferon, isang cytokine na nagpapataas sa bilang ng mga depensa laban sa impeksiyon ng birus sa likas na sistema ng katawan na panlaban sa sakit sa pamamagitan ng pagdaragdag sa paglikha ng isang malaking grupo ng mga protina na pinapagitnaan ng daan ng JAK-STAT. Ang ilang mga magkakalapit na uri ng birus ng dengue ay tila mayroong mga mekanismo upang pabagalin ang prosesong ito. Inaatikba rin ng interferon ang umaakmang sistema ng katawan na panlaban sa sakit (adaptive immune system), na humahantong sa paglikha ng mga antibody laban sa birus gayudin sa mga T cell na direktang inaatake ang anumang selulang nahawahan ng birus.[13] Iba’t-ibang mga antibody ang nalilikha; ang ilan ay malapit na dumidikit sa mga protina ng birus at pinupuntirya ang mga ito para sa phagocytosis (pagkain ng mga selula na gumagawa ng partikular na mga tungkulin at pagsira), ngunit ang ilan ay hindi masyadong dumidikit sa birus at sa halip mukhang hinahatid ang birus sa isang bahagi ng phagocytes kung saan hindi ito sinisira ngunit mas lalo pang pinapadami.[13]
Malubhang sakit
[baguhin | baguhin ang wikitext]Hindi halos malinaw kung bakit inilalagay ng pangalawang impeksiyon sa ibang strain ng birus ng dengue ang mga tao sa panganib ng lagnat na may pagdurugo at dengue shock syndrome (nagpapakita ng mga sintomas ng dengue). Ang malawakang pinaka-tinatanggap na teorya ay ang antibody-dependent enhancement (ADE). Ang eksaktong mekanismo sa likod ng ADE ay hindi malinaw. Ito ay maaaring dahil sa mahinang pagdikit ng hindi nutralisadong mga antibody at pagdadala nito sa maling kompartimento ng mga puting selula ng dugo na kumain sa birus para sa pagsira.[13][15] Mayroong paghihinala na hindi lamang ADE ang mekanismo na nasa ilalim ng malubhang mga komplikasyon na may kaugnayan sa dengue,[1] at ang iba’t-ibang mga linya ng pananaliksik ay ipinahitawig ang isang tungkulin para sa mga selulang T at mga salik na maaaring matunaw sa tubig tulad ng mga cytokine at ang complement system o sistema upang dagdagan ang kakayahan ng mga antibody na alisin ang mga pathogen o bakteryang nagdudulot ng sakit.[24]
Ang malubhang sakit ay matutukoy ng dalawang problema: hindi normal na paggana ng endothelium (mga selula na nakahilera sa mga daluyan ng dugo) at magulong pamumuo ng dugo.[6] Ang hindi normal na paggana ng endothelium ay humahantong sa pagtagas ng likido mula sa mga daluyan ng dugo papunta sa dibdib at mga hindi normal na mga lukab (cavity), habang ang karamdaman ng pamumo ay responsable para sa mga komplikasyon ng pagdurugo. Ang mas mataas na karga ng birus sa dugo at ang pagkakasangkot ng ibang mga bahagi ng katawan (tulad ng bone marrow at ng atay) ay sinasamahan ng mas malubhang sakit. Ang mga selula sa apektadong bahagi ng katawan ay namamatay, na humahantong sa paglalabas ng mga cytokines at pag-aktiba ng parehong pamumuo at fibrinolysis (ang magkasalungat na mga sistema ng pamumuo ng dugo at pagbaba ng pamumuo). Ang mga pagbabagong ito ay magkasamang humahantong sa kapwa hindi normal na paggana ng endothelium at karamdaman sa pamumuo.[24]
Diyagnosis
[baguhin | baguhin ang wikitext]Mga Babala[25]
| ||||
| Pananakit ng tiyan | ||||
| Patuloy na pagsusuka | ||||
| Paglaki ng atay | ||||
| Pagdurugo ng lamad ng mucous | ||||
| Mataas na hematokrit na may mababang mga platelet | ||||
| Panghihina | ||||
Karaniwang ginagawa sa klinika ang pagsusuri sa dengue, batay sa pag-uulat ng mga sintomas at pisikal na eksaminasyon; ito ay naaangkop lalo na sa mga partikular na bahagi.[1] Gayunpaman, mahirap makilala ang pagkakaiba ng maagang sakit mula sa ibang impeksiyon ng birus.[5] Ang isang maaaring mangyari ng diyagnosis ay batay sa mga makikitang pagkakaroon ng lagnat at saka dalawa sa mga sumusunod: pagkahilo at pagsusuka, pantal, mga pangkalahatang pananakit, mababang bilang ng putting selula ng dugo, positibo sa pagsusuring tourniquet, o anumang babala (tingnan ang talaan) sa isang taong nakatira sa isang partikularna lugar.[25] Ang mga babala ay karaniwang nangyayari bago ang pagsisimula ng malubhang dengue.[9] Ang pagsusuring tourniquet, na lubhang kapaki-pakinabang sa mga ayos kung saan walang magagamit na pagsusuri sa laboratoryo, ay kinasasangkutan ng paglalagay ng cuff na inilalagay sa braso para sa pagkuha ng presyon ng dugo sa loob ng limang minuto, kasunod ang pagbibilang ng anumang maliit na marka sa katawan sanhi ng pamumuo ng dugo; mas ginagawang posible ng mas mataas na bilang ang diyagnosis para sa dengue.[9]
Ang diyagnosis ay dapat isaalang-alang sa sinuman na nagkaroon ng isang lagnat sa loob ng dalawang linggo ng pamamalagi sa mga tropiko o mga subtropiko.[14] Mahirap makilala ang dengue fever at chikungunya, isang kaparehong impeksiyon ng birus na mayroong maraming mga magkaparehong sintomas at nangyayari sa kaparehong mga bahagi ng mundo para sa dengue.[8] Kadalasan, nagsasagawa ng mga pagsisiyasat upang ihiwalay ang ibang mga kondisyon na nagdudulot ng kaparehong mga sintomas, tulad ng malarya, leptospayrosis, tipus, at sakit na meningitis.[5]
Ang pinakamaagang pagbabago na maaaring makita sa mga pagsisiyasat sa laboratoryo ay ang mababang bilang ng pulang selula ng dugo, na maaaring sundan ng mababang platelet at asidosis sa metabolismo.[5] Sa malubhang sakit, ang pagtagas ng plasma ay nagreresulta sa hemoconcentration (na tinutukoy sa pamamagitan ng pagtaas ng hematocrit) at hypoalbuminemia.[5] Ang mga Pleural na pag-agos or ascites ay maaaring matuklasan sa pamamagitan ng pisikal na eksaminasyon kapag malaki,[5] ngunit ang pagpapakita ng likido sa ultrasound ay maaaring tumulong sa maagang pagkilala sa dengue shock syndrome (nagpapakita ng mga sintomas ng dengue).[1][5] Ang paggamit ng ultrasound ay limitado dahil sa kakulangan ng pagkakaroon nito sa maraming mga ayos.[1]
Pag-uuri
[baguhin | baguhin ang wikitext]Hinahati ng pag-uuri ng World Health Organization noong 2009 ang dengue fever sa dalawang mga grupo: hindi komplikado at malubha.[1][25] Pinapalitan nito ang pag-uuri ng WHO noong 2007, na kinailangang gawing simple dahil napag-alaman na ito ay masyadong naghihigpit, bagaman ang mas lumang pag-uuri ay malawakan pa ring ginagamit.[25] Hinati ng pag-uuri noong 1997 ang dengue fever sa lagnat na hindi makikilala ang pagkakaiba sa iba, dengue fever, at dengue fever na may pagdurugo.[5][26] Ang dengue fever na may pagdurugo ay hinati pa sa antas I–IV. Ang Antas I ay ang pagkakaroon lamang ng hindi malubhang pagkakagasgas o positibo sa pagsusuring tourniquet sa isang tao na may lagnat, ang antas II ay ang pagkakaroon ng kusang pagdurugo sa balat at saanman, ang antas III ay ang klinikal na ebidensiya ng shock, at ang antas IV ay ang napakalubhang shock (kawalan ng sapat na pagdaloy ng dugo) na hindi maaaring makuha ng presyon ng dugo at pulso.[26] Ang mga antas III at IV ay tinutukoy bilang "dengue shock syndrome (nagpapakita ng mga sintomas ng dengue fever)".[25][26]
Mga Pagsusuri sa laboratoryo
[baguhin | baguhin ang wikitext]Ang dengue fever ay maaaring masuri sa pamamagitan ng mikrobiyolohikal na pagsusuri sa laboratoryo.[25] Maaaring gawin ito sa pamamagitan ng paghihiwalay sa mga birus sa mga pagpapadami ng mga selula, paghahanap ng nucleic acid sa pamamagitan ng PCR, pagtuklas sa birus sa pamamagitan ng antigen ng birus o mga partikular na antibody (ukol sa pagsusuri ng serum sa dugo).[15][27] Ang paghihiwalay sa birus at pagtukoy sa nucleic acid ay mas wasto kaysa sa pagtuklas ng antigen, ngunit ang mga pagsusuri na ito ay hindi malawakang magagamit dahil sa mas malaking halaga ng mga ito.[27] Ang lahat ng mga pagsusuri ay maaaring negatibo sa maagang mga yugto ng sakit.[5][15] Mas wasto ang PCR at pagtuklas sa birus sa pamamagitan ng antigen ng birus sa mga unang pitong araw.[14] Ang isang pagsusuri na PCR na maaaring gumana sa kagamitan na ginamit rin upang suriin ang trangkaso ay ipinakilala ngayong 2012 at gagawing mas madaling magamit ang pagsusuri na PCR.[28]
Ang mga pagsusuri sa laboratoryo na ito ay pang-diyagnostikong kapakinabangan lamang sa panahon ng malubhang yugto ng sakit at hindi kasama ang pag-aaral ukol sa serum ng dugo (serology). Ang mga pagsusuri para sa mga antibody na partikular sa virus, ang mga uri na IgG at IgM, ay maaaring maging kapaki-pakinabang sa pagkumpirma sa isang diyagnosis sa mga mas nahuling yugto ng impeksiyon. Ang parehong IgG at IgM ay nalilikha pagkatapos ng 5–7 araw. Ang mga pinakamataas na antas (mga titre o konsentrasyon) ng IgM ay natutuklasan kasunod ng isang pangunahing impeksiyon, ngunit ang IgM ay nalilikha rin sa pangalawa at pangatlong mga impeksiyon. Ang IgM ay nagiging hindi matuklas 30–90 araw pagkatapos ng isang pangunahing impeksiyon, ngunit mas maaga kasunod ng mga muling pagkakaroon ng impeksiyon. Ang IgG, sa kabilang banda, ay nananatiling maaaring matuklasan sa loob ng mahigit sa 60 taon at, sa kawalan ng mga sintomas, ay maaaring maging kapaki-pakinabang na tagatukoy ng nakaraang impeksiyon. Pagkatapos ng isang pangunahing impeksiyon, ang IgG ay umaabot sa pinakamataas na mga antas sa dugo pagkatapos ng 14–21 araw. Sa mga kasunod na muling pagkakaroon ng impeksiyon, mas maagang tumataas ang mga antas at ang mga titre (konsentrasyon) ay karaniwang mas mataas. Ang parehong IgG at IgM ay nagbibigay ng proteksiyon laban sa paghawa sa ilang mga magkakalapit na uri ng birus. Sa pagsusuri sa laboratoryo ang IgG at ang IgM na mga antibody ay maaaring magkaroon ng reaksiyon sa ibang mga flavibirus, tulad ng yellow fever na birus, na maaaring gawing mahirap ang interpretasyon ng pag-aaral ukol sa serum ng dugo (serology).[8][15][29] Ang pagtuklas sa IgG nang mag-isa ay hindi itinuturing na diyagnostiko maliban kung mangongolekta ng sampol ng dugo na 14 na araw ang pagitan at ang mas mataas sa apat na beses na taas sa mga antas ng partikular na IgG ay natuklasan. Sa isang tao na may mga sintomas, ang pagtuklas sa IgM ay itinuturing na diyagnostiko.[29]
Pag-iwas
[baguhin | baguhin ang wikitext]
Walang aprubadong mga bakuna para sa birus ng dengue.[1] Kung gayon ang pag-iwas ay depende sa pagkontrol at proteksiyon mula sa mga kagat ng lamok na nagsasalin nito.[16][30] Inirerekomenda ng World Health Organization ang isang programa para sa Integrated Vector Control (Pinagsamang Pagkontrol sa Pagkakalantad sa mga Lamok na may Dengue) na binubuo ng limang mga elemento: (1) Pagtataguyod, panlipunang pagtitipon at pagsasabatas upang tiyakin na pinapalakas ang mga kinatawan at komunidad para sa kalusugan ng publiko at mga komunidad, (2) pagtutulungan sa pagitan ng mga pangkalusugan at ibang mga sektor (pampubliko at pribado), (3) isang pinagsamang pagturing sa pagkontrol sa sakit upang magamit mabuti ang mga mapagkukunan, (4) pagsasagawa ng pagpapasiya batay sa ebidensiya upang tiyakin na wastong pinupuntirya ang anumang mga pamamagitan at (5) pagbuo ng kapasidad upang tiyakin ang isang sapat na pagtugon sa lokal na sitwasyon.[16]
Ang pangunahing paraan sa pagkontrol ng A. aegypti ay ang pagtanggal sa mga ito sa mga tahanan.[16] Ito ay ginagawa sa pamamagitan ng pag-aalis ng tubig sa mga lalagyan o sa pamamagitan ng paglalagay ng mga pamatay-insekto o mga biyolohikal na agent para sa pagkontrol sa mga lugar na ito,[16] bagaman ang pag-spray ng organophosphate o pyrethroid na mga pamatay-insekto ay hindi inaakalang mabisa.[3] Ang pagbabawas sa bukas na pangongolekta ng tubig sa pamamagitan ng maka-kalikasang pagbabago ay ang mas nanaising paraan ng pagkontrol, isinasaalang-alang ang mga alalahanin ng negatibong epekto mula sa mga pamatay-insekto at mas malaking mga lohistikal na kahirapan sa mga agent para sa pagkontrol.[16] Maaring maiwasan ng mga tao ang mga kagat ng lamok sa pamamagitan ng pagsusuot ng damit na ganap na natatakpan ang balat, gumamit kulambo habang nagpapahinga, at/o paglalagay ng pantaboy sa mga insekto (ang DEET ang pinakamabisa).[18]
Pamamahala
[baguhin | baguhin ang wikitext]Walang mga tiyak na paggamot para sa lagnat ng dengue.[1] Ang paggamot ay depende sa mga sintomas, na iba-iba mula sa oral rehydration therapy (terapewtika ng muling paglalagay ng tubig sa katawan sa pamamagitan ng pag-inom) sa bahay na may mahigpit na pagfollow-up, hanggang sa pagpapaospital na may pagbibigay ng mga likidong itinuturok sa ugat at/o pagsasalin ng dugo.[31] Ang desisyon ng pagpapaospital ay karaniwang binabatay sa pagkakaroon ng mga “babala” na nakalista sa talahanayan sa itaas, lalo na sa mga may dati nang mga sakit.[5]
Ang paglalagay ng tubig sa katawan sa pamamagitan ng pagturok sa ugat ay karaniwang kinakailangan lamang para sa isa o dalawang araw.[31] Ang sukat ng pagbibigay ng likido ay inaakma ang sukat sa dami ng ihi na 0.5–1 mL/kilo/oras, normal na mga vital signs (temperatura, presyon ng dugo, bilis ng paghinga, at pulso) at normalisasyon nghematokrit.[5] Ang mga medikal na pamamaraan na kinasasangkutan ng pagpapasok ng instrument o karayom sa katawan katulad ng nasogastric intubation (pagpasok ng tubo sa ilong na umaabot sa sikmura), mga pagtuturok sa kalamnan at mga pagbubutas ng arterya ay iniiwasan dahil sa panganib ng pagdurugo.[5] Ang paracetamol (acetaminophen) ay ginagamit para sa lagnat at pagkabalisa habang ang mga NSAID tulad ng ibuprofen at aspirin ay iniiwasan dahil maaari nilang palalain ang panganib ng pagdurugo.[31] Ang pagsasalin ng dugo ay sinisimulan nang maaga sa mga pasyenteng nagpapakita ng mga normal na mga vital sign (temperatura, presyon ng dugo, bilis ng paghinga, at pulso) sa kabila ng bumababang hematokrito, sa halip na maghintay na nababawasang hematokrit, sa halip ng paghihintay sa konsentrasyon ng hemoglobin na bumaba sa hanggang sa ilang naunang natukoy na antas ng “magdudulot ng pagsasalin”.[32] Inirerekomenda ang mga purong selula ng pulang dugo na walang plasma (packed) o dugo na nagtataglay ng kumpletong nilalaman (whole), habang ang mga platelet at likidong bahagi ng dugo na pinagyelo (fresh frozen plasma) ay karaniwang hindi inirerekomenda.[32]
Sa panahon ng paggaling, hindi na ipinapagpatuloy ang mga likidong itinuturok sa ugat upang maiwasan ang labis na karga ng likido na kalagayan.[5] Kung mangyayari ang labis na karga ng likido at ang mga vital sign (temperatura, presyon ng dugo, bilis ng paghinga, at pulso) ay normal, maaaring ang paghinto ng karagdagang likido lamang ang kailangan.[32] Kung ang isang tao ay wala na sa mapanganib na bahagi, ang isang loop diuretic (diyuretiko na pumipigil sa muling pagsipsip ng sodium at chloride) tulad ng furosemide ay maaaring gamitin upang alisin ang sobrang likido mula sa sirkulasyon.[32]
Tungkol sa paghahawa ng sakit (epidemiyolohiya)
[baguhin | baguhin ang wikitext]
Pula: Epidemiyang dengue at Ae. aegypti
Berdeng asul: Ae. aegypti lamang
Ang karamihan sa mga taong may dengue ay gumagaling ng walang anumang patuloy na mga problema.[25] Ang dami ng namamatay ay 1–5% nang hindi ginagamot,[5] at mas kaunti sa 1% kung may sapat na paggamot;[25] gayunpaman, ang malubhang sakit ay nagdadala ng dami ng namamatay na 26%.[5] Ang dengue ay partikular sa isang lugar o grupo sa mahigit sa 110 mga bansa.[5] Nahahawahan nito ang 50 hanggang 100 milyong katao sa buong mundo sa isang taon na humahantong sa kalahating milyong mga pagkakaospital,[1] at humigit-kumulang na 12,500-25,00 mga pagkamatay.[6][33]
Sa pinaka-pangkaraniwang sakit na sanhi ng birus na dinadala ng mga arthropod,[13] ang dengue ay may epekto ng sakit na tinatayang 1600 na mga nababawas na taon sa buhay sanhi ng sakit kada isang milyong populasyon, na katulad ng ibang mga sakit pambata at pantropiko tulad ng tuberkulosis.[15] Bilang isang sakit pantropiko, ang dengue ay itinuturing na pangalawa lamang sa kahalagahan sa malarya,[5] bagaman ibinibilang ng World Health Organization ang dengue bilang isa sa mga labing-anim na sakit pantropiko na napabayaan.[34]
Ang pangyayari ng dengue ay tumaas ng 30 beses sa pagitan nang 1960 at 2010.[35] Ang pagtaas na ito ay pinaniniwalang dulot ng isang kombinasyon ng urbanisasyon, paglaki ng populasyon, pagtaas ng pandaigdigang paglalakbay at pag-init ng daigdig.[1] Ang heograpikal na distribusyon ay nasa paligid ng ekwador na may 70% ng kabuuan ng 2.5 bilyong mga taong naninirahan sa mga partikular na lugar kung saan laganap ang sakit mula sa Asya at Pasipiko.[35] Sa Estados Unidos, ang dami ng pagkakaroon ng dengue mula sa mga bumabalik mula sa partikular na lugar kung saan laganap ang sakit ay 2.9-8.0%,[18] at ito ang pangalawang pinaka-pangkaraniwang impeksiyon kasunod ng malarya na nasuri sa pangkat na ito.[8]
Hanggang 2003, ang dengue ay inuri bilang isang maaaring ahente ng biyoterorismo, ngunit tinanggal ng kasunod na mga ulat ang pag-uuring ito dahil itinuring ito na masyadong mahirap ilipat at nagdudulot lamang ng lagnat na may pagdurugo sa isang medyo maliit na bahagi ng mga tao.[36]
Tulad ng karamihan ng mga arbobirus, ang birus ng dengue ay nananatili sa kalikasan sa mga siklong nagsasangkot ng mga mas gugustuhing tagapagdala ng sumisipsip ng dugo at mga may gulugod na sinisipsipan ng dugo. Ang mga birus ay nananatili sa mga kagubatan ng Timog-silangang Asya at Aprika sa pamamagitan ng pagdadala mula sa mga babaeng lamok na Aedes —na uring iba sa A. aegypti—sa kanyang mga supling at sa mga mas mababang uri ng mammal na may paa at kamay. Sa mga rural na kapaligiran ang birus ay nadadala sa mga tao sa pamamagitan ng A. aegypti at ibang mga uri ng Aedes tulad ng A. albopictus. Sa mga bayan at lungsod, ang birus ay pangunahing nadadala sa mga tao sa pamamagitan ng A. aegypti na lubos na domestikado. Sa lahat ng mga kapaligiran ang mga nahawang mas mababang uri ng mammal na may paa at kamay o mga tao ay higit na nagpapataas ng bilang ng kumakalat na mga birus ng dengue. Ito ay tinatawag na paglaki.[37] Ang siklong ukol sa bayan at lungsod ay ang pinakamahalaga para sa impeksiyon ng mga tao at ang mga impeksiyon ng dengue ay karaniwang limitado sa mga bayan at lungsod.[38] Sa kamakailang mga dekada, ang pagpapalawak ng mga nayon, bayan at lungsod sa mga partikular na lugar kung saan laganap ang sakit, at ang dumaming paggalaw ng mga tao ay pinataas ang bilang ng mga epidemiya at umiikot na mga birus. Ang dengue fever, na minsang limitado sa Timog-silangang Asya, ay kumalat na ngayon sa Timog ng Tsina, mga bansa sa Karagatang Pasipiko at Amerika,[38] at maaaring madulot ng banta sa Europa.[3]
Kasaysayan
[baguhin | baguhin ang wikitext]Ang unang tala ng isang malamang na kaso ng dengue fever ay nasa isang Intsik na medikal na ensiklopedya mula sa Dinastiyang Jin (265–420 AD) na tumutukoy sa isang “laso sa tubig” na nauugnay sa mga lumilipad na insekto.[39][40] Nagkaroon ng mga paglalarawan ng mga epidemiya noong ika-17 siglo, ngunit ang mga mukhang pinaka-kapani-paniwalang ulat ng mga epidemiya ng dengue ay nagmula sa 1779 at 1780, kung kailan ang isang epidemiya ay dumaan sa Asya, Aprika at Hilagang Amerika.[40] Mula noon hanggang 1940, madalang ang mga epidemiya.[40]
Noong 1906, ang pagdadala sa pamamagitan ng mga lamok na Aedes ay napatunayan, at noong 1907 ang dengue ay naging pangalawang sakit (kasunod ng yellow fever (sakit sa atay na nagdudulot ng paninilaw)) na nakitang sanhi ng isang birus.[41] Ang mga karagdagang pagsisiyasat nina John Burton Cleland at Joseph Franklin Siler ay kumumpleto sa pangunahing pag-unawa sa pagdadala ng dengue.[41]
Ang kapansin-pansing pagkalat ng dengue habang at pagkatapos ng Ikalawang Digmaang Pandaigdig ay ipinaratang sa pagkasira ng ekolohiya. Ang mga parehong takbo ay humantong sa pagkalat ng iba’t-ibang mga serotype (uri na makikilala ang kaibahan) ng sakit sa mga bagong lugar at sa paglitaw ng dengue fever na may pagdurugo. Ang malubhang anyo na ito ng sakit ay unang iniulat sa Pilipinas noong 1953; pagdating nang mga 1970, ito ay naging isang pangunahing sanhi ng dami ng namamatay na bata at lumitaw sa Pasipiko at sa mga lugar sa Amerika.[40] Ang dengue fever na may pagdurugo at ang dengue shock syndrome (nagpapakita ng mga sintomas ng dengue) ay unang napuna sa Gitna at Timog Amerika noong 1981, dahil nahawahan ang mga tao ng DENV-2 na dati nang nagkaroon ng DENV-1 ilang taon na ang nakaraan.[12]
Pinagmulan ng salita (etimolohiya)
[baguhin | baguhin ang wikitext]Ang mga pinagmulan ng salitang “dengue” ay hindi malinaw, ngunit may isang teorya na ito ay nagmula sa Swahili na pariralang Ka-dinga pepo, na naglalarawan sa sakit bilang dulot ng isang masamang espiritu.[39] Ang salitang Swahili na dinga ay maaaring nagmula sa salitang Espanyol na dengue, na ang ibig sabihin ay delikado o maingat, na maglalarawan sa lakad ng isang taong naghihirap sa pananakit ng buto ng dengue fever.[42] Gayunpaman, maaaring nagmula ang paggamit ng salitang Espanyol sa katunog na Swahili.[39] Ang mga alipin ng Kanlurang India na nahawahan ng dengue ay nasabing mayroong tindig at lakad ng isang dandy (taong maselan sa pananamit), at nakilala ang sakit bilang "dandy fever".[43][44]
Ang terminong "break-bone fever" ay unang ginamit ng manggagamot at Nagtatag na Ama na si Benjamin Rush, sa isang ulat noong 1789 ukol sa epidemiya ng 1780 sa Philadelphia. Sa ulat, una sa lahat ginamit niya ang mas pormal na terminong "bilious remitting fever (lagnat na may kasamang pagsusuka)".[36][45] Ang terminong dengue fever ay nagkaroon ng laganap na paggamit pagkatapos lamang ng 1828.[44] Kabilang sa ibang mga terminong pangkasaysayan ang "breakheart fever" at "la dengue".[44] Kabilang din sa mga termino para sa malubhang sakit ang "nakakahawang thrombocytopenic purpura" at “lagnat na may pagdurugo na "Pilipino", "Thai", o "mula sa Singapore.[44]
Pananaliksik
[baguhin | baguhin ang wikitext]
Kabilang sa mga pagsusumikap sa pananaliksik para sa pagpigil at paggamot ng dengue ang ilang mga paraan ng vector control (paghadlang sa tagapagdala ng sakit),[46] pagbuo ng bakuna, at mga gamot laban sa birus.[47]
Tungkol sa vector control (paghadlang sa tagapagdala ng sakit), maraming mga bagong paraan na medyo matagumpay ay ginagamit upang mabawasan ang bilang ng mga lamok na kabilang ang paglalagay ng guppy o maliliit na isda na (Poecilia reticulata) o mga copepod sa tubig na di-umaagos upang kainin ang mga larva ng lamok.[46] Patuloy na sinusubukang hawahan ang populasyon ng mga lamok ng bakterya ng genus Wolbachia, na ginagawang bahagyang mapaglaban sa birus ng dengue ang mga lamok.[14]
May mga patuloy na mga programa na nagtratrabaho para sa isang bakuna ng dengue na sumasaklaw sa lahat ng apat na serotype (uri na makikilala ang kaibahan).[kailangan ng sanggunian] Isa sa mga alalahanin na maaaring mapataas ng bakunang iyon ang panganib ng malubhang sakit sa pamamagitan ng pagdagdag sa pag-asa sa antibody.[48] Ang minimithing bakuna ay ligtas, mabisa pagkatapos ng isa o dalawang mga pagtuturok, sumasaklaw sa lahat ng mga serotype (uri na makikilala ang kaibahan), hindi magiging dahilan ng ADE, madaling nadadala at natatago, at parehong abot-kaya at sulit.[48] Noong 2009, maraming mga bakuna ang sumailalim sa pagsusuri.[15][36][48] Inaasahan na ang mga unang produkto ay maaaring mabili nang 2015.[kailangan ng sanggunian] Bukod pa sa mga pagsusumikap upang makontrol ang pagkalat ng lamok na Aedes at pagtrabaho sa pagbuo ng isang bakuna laban sa dengue, patuloy ang pagsusumikap upang makabuo ng mga gamot laban sa birus na magagamit sa paggamot ng mga pag-atake ng dengue fever at iwasan ang mga malubhang komplikasyon.[49][50] Ang pagtuklas ng istraktura ng mga protina ng birus ay maaaring makatulong sa pagbuo ng mga mabisang gamot.[50] Mayroong ilang mga posibleng pinupuntirya. Ang unang paraan ay ang pagsugpo ng RNA-dependent RNA polymerase ng birus (na may code na NS5), na kumokopya sa henetikong materyal ng birus, na may mga nucleoside analog. Pangalawa, maaaring bumuo ng mga tiyak na mga pampigil ng protease ng birus (na may code na NS3), na mga pagdugtong ng mga protina ng birus.[51] Panghuli, maaaring bumuo ng mga pampigil para makapasok, na pipigil sa pagpasok ng birus sa mga selula, o mga pampigil ng proseso ng 5′ capping, na kinakailangan sa pagkopya ng birus.[49]
Mga tala
[baguhin | baguhin ang wikitext]- ↑ 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 Whitehorn J, Farrar J (2010). "Dengue". Br. Med. Bull. 95: 161–73. doi:10.1093/bmb/ldq019. PMID 20616106.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 WHO (2009), pp. 14–16.
- ↑ 3.0 3.1 3.2 3.3 Reiter P (2010-03-11). "Yellow fever and dengue: a threat to Europe?". Euro Surveill. 15 (10): 19509. PMID 20403310.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Gubler (2010), p. 379.
- ↑ 5.00 5.01 5.02 5.03 5.04 5.05 5.06 5.07 5.08 5.09 5.10 5.11 5.12 5.13 5.14 5.15 5.16 5.17 5.18 5.19 5.20 5.21 5.22 5.23 5.24 5.25 5.26 Ranjit S, Kissoon N (2010). "Dengue hemorrhagic fever and shock syndromes". Pediatr. Crit. Care Med. 12 (1): 90–100. doi:10.1097/PCC.0b013e3181e911a7. PMID 20639791.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 6.0 6.1 6.2 6.3 6.4 6.5 Varatharaj A (2010). "Encephalitis in the clinical spectrum of dengue infection". Neurol. India. 58 (4): 585–91. doi:10.4103/0028-3886.68655. PMID 20739797.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Simmons CP, Farrar JJ, Nguyen vV, Wills B (2012). "Dengue". N Engl J Med. 366 (15): 1423–32. doi:10.1056/NEJMra1110265. PMID 22494122.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 8.0 8.1 8.2 8.3 8.4 8.5 8.6 8.7 8.8 Chen LH, Wilson ME (2010). "Dengue and chikungunya infections in travelers". Curr. Opin. Infect. Dis. 23 (5): 438–44. doi:10.1097/QCO.0b013e32833c1d16. PMID 20581669.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 WHO (2009), pp. 25–27.
- ↑ 10.0 10.1 Wolff K, Johnson RA (eds.) (2009). "Viral infections of skin and mucosa". Fitzpatrick's color atlas and synopsis of clinical dermatology (ika-6th (na) edisyon). New York: McGraw-Hill Medical. pp. 810–2. ISBN 978-0-07-159975-7.
{{cite book}}:|author=has generic name (tulong)CS1 maint: date auto-translated (link) - ↑ 11.0 11.1 Knoop KJ, Stack LB, Storrow A, Thurman RJ (eds.) (2010). "Tropical medicine". Atlas of emergency medicine (ika-3rd (na) edisyon). New York: McGraw-Hill Professional. pp. 658–9. ISBN 0-07-149618-1.
{{cite book}}:|author=has generic name (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 12.0 12.1 12.2 12.3 12.4 12.5 Gould EA, Solomon T (2008). "Pathogenic flaviviruses". The Lancet. 371 (9611): 500–9. doi:10.1016/S0140-6736(08)60238-X. PMID 18262042.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 13.00 13.01 13.02 13.03 13.04 13.05 13.06 13.07 13.08 13.09 Rodenhuis-Zybert IA, Wilschut J, Smit JM (2010). "Dengue virus life cycle: viral and host factors modulating infectivity". Cell. Mol. Life Sci. 67 (16): 2773–86. doi:10.1007/s00018-010-0357-z. PMID 20372965.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 14.0 14.1 14.2 14.3 14.4 Simmons, CP; Farrar, JJ; Nguyen, vV; Wills, B (2012-04-12). "Dengue". The New England Journal of Medicine. 366 (15): 1423–32. doi:10.1056/NEJMra1110265. PMID 22494122.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 15.00 15.01 15.02 15.03 15.04 15.05 15.06 15.07 15.08 15.09 15.10 15.11 15.12 Guzman MG, Halstead SB, Artsob H; atbp. (2010). "Dengue: a continuing global threat". Nat. Rev. Microbiol. 8 (12 Suppl): S7–S16. doi:10.1038/nrmicro2460. PMID 21079655.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 16.0 16.1 16.2 16.3 16.4 16.5 WHO (2009), pp. 59–60.
- ↑ "Vector-borne viral infections". World Health Organization. Nakuha noong 17 Enero 2011.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 18.0 18.1 18.2 Center for Disease Control and Prevention. "Chapter 5– dengue fever (DF) and dengue hemorrhagic fever (DHF)". 2010 Yellow Book. Nakuha noong 2010-12-23.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Gubler (2010), pp. 377–78.
- ↑ Wilder-Smith A, Chen LH, Massad E, Wilson ME (2009). "Threat of dengue to blood safety in dengue-endemic countries". Emerg. Infect. Dis. 15 (1): 8–11. doi:10.3201/eid1501.071097. PMC 2660677. PMID 19116042.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Stramer SL, Hollinger FB, Katz LM; atbp. (2009). "Emerging infectious disease agents and their potential threat to transfusion safety". Transfusion. 49 Suppl 2: 1S–29S. doi:10.1111/j.1537-2995.2009.02279.x. PMID 19686562.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Teo D, Ng LC, Lam S (2009). "Is dengue a threat to the blood supply?". Transfus Med. 19 (2): 66–77. doi:10.1111/j.1365-3148.2009.00916.x. PMC 2713854. PMID 19392949.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Wiwanitkit V (2010). "Unusual mode of transmission of dengue". Journal of Infection in Developing Countries. 4 (1): 51–4. PMID 20130380.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 24.0 24.1 24.2 24.3 24.4 Martina BE, Koraka P, Osterhaus AD (2009). "Dengue virus pathogenesis: an integrated view". Clin. Microbiol. Rev. 22 (4): 564–81. doi:10.1128/CMR.00035-09. PMC 2772360. PMID 19822889. Inarkibo mula sa orihinal noong 2011-05-18. Nakuha noong 2013-04-22.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 25.0 25.1 25.2 25.3 25.4 25.5 25.6 25.7 WHO (2009), pp. 10–11.
- ↑ 26.0 26.1 26.2 WHO (1997). "Chapter 2: clinical diagnosis". Dengue haemorrhagic fever: diagnosis, treatment, prevention and control (PDF) (ika-2nd (na) edisyon). Geneva: World Health Organization. pp. 12–23. ISBN 92-4-154500-3.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ 27.0 27.1 WHO (2009), pp. 90–95.
- ↑ "New CDC test for dengue approved". Centers for Disease Control and Prevention. 20 Hunyo 2012.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 29.0 29.1 Gubler (2010), p. 380.
- ↑ WHO (2009), p. 137.
- ↑ 31.0 31.1 31.2 WHO (2009), pp. 32–37.
- ↑ 32.0 32.1 32.2 32.3 WHO (2009), pp. 40–43.
- ↑ WHO media centre (Marso 2009). "Dengue and dengue haemorrhagic fever". World Health Organization. Nakuha noong 2010-12-27.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Neglected Tropical Diseases. "Diseases covered by NTD department". World Health Organization. Nakuha noong 2010-12-27.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 35.0 35.1 WHO (2009), p. 3.
- ↑ 36.0 36.1 36.2 Barrett AD, Stanberry LR (2009). Vaccines for biodefense and emerging and neglected diseases. San Diego: Academic. pp. 287–323. ISBN 0-12-369408-6.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ Gubler (2010), pp. 376.
- ↑ 38.0 38.1 Gubler (2010), pp. 377.
- ↑ 39.0 39.1 39.2 Anonymous (2006). "Etymologia: dengue" (PDF). Emerg. Infec. Dis. 12 (6): 893.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ 40.0 40.1 40.2 40.3 Gubler DJ (1998). "Dengue and dengue hemorrhagic fever". Clin. Microbiol. Rev. 11 (3): 480–96. PMC 88892. PMID 9665979. Inarkibo mula sa orihinal noong 2011-10-25. Nakuha noong 2013-04-22.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 41.0 41.1 Henchal EA, Putnak JR (1990). "The dengue viruses". Clin. Microbiol. Rev. 3 (4): 376–96. doi:10.1128/CMR.3.4.376. PMC 358169. PMID 2224837. Inarkibo mula sa orihinal noong 2011-07-25. Nakuha noong 2013-04-22.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Harper D (2001). "Etymology: dengue". Online Etymology Dictionary. Nakuha noong 2008-10-05.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Anonymous (1998-06-15). "Definition of Dandy fever". MedicineNet.com. Inarkibo mula sa orihinal noong 2011-06-05. Nakuha noong 2010-12-25.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 44.0 44.1 44.2 44.3 Halstead SB (2008). Dengue (Tropical Medicine: Science and Practice). River Edge, N.J: Imperial College Press. pp. 1–10. ISBN 1-84816-228-6.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ Rush AB (1789). "An account of the bilious remitting fever, as it appeared in Philadelphia in the summer and autumn of the year 1780". Medical enquiries and observations. Philadelphia: Prichard and Hall. pp. 104–117.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ 46.0 46.1 WHO (2009), p. 71.
- ↑ WHO (2009) p. 137–146.
- ↑ 48.0 48.1 48.2 Webster DP, Farrar J, Rowland-Jones S (2009). "Progress towards a dengue vaccine". Lancet Infect Dis. 9 (11): 678–87. doi:10.1016/S1473-3099(09)70254-3. PMID 19850226.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 49.0 49.1 Sampath A, Padmanabhan R (2009). "Molecular targets for flavivirus drug discovery". Antiviral Res. 81 (1): 6–15. doi:10.1016/j.antiviral.2008.08.004. PMC 2647018. PMID 18796313.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 50.0 50.1 Noble CG, Chen YL, Dong H; atbp. (2010). "Strategies for development of Dengue virus inhibitors". Antiviral Res. 85 (3): 450–62. doi:10.1016/j.antiviral.2009.12.011. PMID 20060421.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Tomlinson SM, Malmstrom RD, Watowich SJ (2009). "New approaches to structure-based discovery of dengue protease inhibitors". Infectious Disorders Drug Targets. 9 (3): 327–43. PMID 19519486.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link)
Mga sanggunian
[baguhin | baguhin ang wikitext]- Gubler DJ (2010). "Dengue viruses". Sa Mahy BWJ, Van Regenmortel MHV (pat.). Desk Encyclopedia of Human and Medical Virology. Boston: Academic Press. pp. 372–82. ISBN 0-12-375147-0.
{{cite book}}: CS1 maint: date auto-translated (link) - WHO (2009). Dengue Guidelines for Diagnosis, Treatment, Prevention and Control (PDF). Geneva: World Health Organization. ISBN 92-4-154787-1. Inarkibo mula sa orihinal (PDF) noong 2012-10-17. Nakuha noong 2013-04-22.
{{cite book}}: CS1 maint: date auto-translated (link)
Mga panlabas na link
[baguhin | baguhin ang wikitext]- "Dengue". WHO. Nakuha noong 2011-06-27.
{{cite web}}: CS1 maint: date auto-translated (link) - "Dengue". U.S. Centers for Disease Control and Prevention. Nakuha noong 2011-06-27.
{{cite web}}: CS1 maint: date auto-translated (link) - "Dengue fever". UK Health Protection Agency. Nakuha noong 2011-06-27.
{{cite web}}: CS1 maint: date auto-translated (link) - "DengueMap". U.S. Centers for Disease Control and Prevention/HealthMap. Nakuha noong 2011-06-27.
{{cite web}}: CS1 maint: date auto-translated (link)
- CS1 errors: generic name
- Mga lagnat na sanhi ng birus na dala ng mga arthropod at mga lagnat na may pagdurugo na sanhi ng birus
- Mga sakit pantropiko
- Mga lagnat na may pagdurugo
- Mga sakit na dala ng insekto
- Mga sakuna sa kalusugan sa India
- Mga sakit na napabayaan
- Mga sakit sa balat na may kaugnayan sa birus
- Sakit na sanhi ng virus
