Altapresyon
| Altapresyon | |
|---|---|
 | |
| Automated arm blood pressure meter showing arterial hypertension (shown a systolic blood pressure 158 mmHg, diastolic blood pressure 99 mmHg and heart rate of 80 beats per minute). | |
| Espesyalidad | Family medicine, hypertensiology |
Ang sukduldiin o altapresyon (Ingles: Hypertension, dinadaglat na HTN) o mataas na presyon ng dugo, kung minsan ay arteryal na altapresyon, ay isang hindi gumagaling na medikal na kondisyon kung saan ang presyon ng dugo sa mga malaking ugat ay mataas. Ang pagtaas na ito ay kinakailangan ang puso na mas magtrabaho mabuti kaysa sa normal upang ikalat ang dugo sa pamamagitan ng daluyan ng dugo. Ang presyon ng dugo ay binubuo ng dalawang, systolic at diastolic na mga sukat, na depende kung ang kalamnan ng puso ay umiikli at humihigpit (systole) o mahinahon sa pagitan ng mga pagtibok (diastole). Ang normal na presyon ng dugo kapag nagpapahinga ay nasa loob ng pagitan ng 100–140 mmHg systolic (mataas na pagbasa) at 60–90 mmHg diastolic (nasa ibabang pagbasa). Magkakaroon ng mataas na presyon ng dugo kung ito ay patuloy na nasa o mataas sa 140/90 mmHg.
Ang altapresyon ay nauuri bilang primary (patuloy at hindi malaman ang sanhi) na altapresyon o secondary o altapresyon na pumapangalawa sa isang sakit. Humigit-kumulang na 90–95% ng mga kaso ay kinakategorya bilang "primary na altapresyon", na nangangahulugang mataas na presyon ng dugo na walang nakikitang nasa ilalim na medikal na sanhi.[1] Ang ibang mga kondisyon na nakakaapekto sa mga bato, mga malaking ugat, puso, o sistema ng endocrine ang sanhi ng 5–10% ng mga kaso (secondary o altapresyon na pumapangalawa sa isang sakit).
Ang altapresyon ay isang malaking salik ng panganib para sa stroke, myocardial infarction o pagkasira ng tisiyu ng puso dahil sa pagharang ng suplay ng dugo sa puso (mga atake sa puso), hindi paggana ng puso, mga aneurysm sa mga malaking ugat (hal., aneurysm o pamamaga sa aorta), pamumuo ng plaque sa malaking ugat, at sanhi ng hindi gumagaling na sakit sa bato. Kahit ang katamtamang pagtaas ng presyon ng dugo sa malaking ugat ay iniuugnay sa isang pinaikling pagtagal ng buhay. Maaaring mapabuti ng mga pagbabago sa pagkain at pamumuhay ang pagkontrol sa presyon ng dugo at mababawasan ang panganib ng kaugnay na mga komplikasyon sa kalusugan. Gayunpaman, madalas kinakailangan ang gamot sa mga tao na hindi mabisa o hindi sapat ang mga pagbabago sa pamumuhay.
Pag-uuri
[baguhin | baguhin ang wikitext]| Classification (JNC7)[2] | Systolic pressure | Diastolic pressure | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Normal | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| Prehypertension (nasa panganib para sa altapresyon) | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| Yugto 1 ng altapresyon | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| Yugto 2 ng altapresyon | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| Isolated systolic na altapresyon |
≥140 | ≥18.7 | <90 | <12.0 |
Mga Nasa Sapat na Gulang
[baguhin | baguhin ang wikitext]Sa mga taong nasa edad na 18 taong gulang o mas matanda pa, ang altapresyon ay tinutukoy bilang isang systolic at/o isang diastolic na sukat ng presyon ng dugo na patuloy na mas mataas kaysa sa isang tinatanggap na normal na bilang (sa kasalukuyan ay 139 mmHg systolic, 89 mmHg diastolic: tingnan ang talahanayan — Pag-uuri (JNC7)). Kung ang mga sukat ay kinuha mula sa 24-oras na pagsubaybay sa nakakalakad o nasa tahanan, ginagamit ang mas mababang hangganan (135 mmHg systolic o 85 mmHg diastolic).[3] Ang kamakailang internasyonal na mga tuntunin tungkol sa altapresyon ay gumawa rin ng mga kategorya na nasa ibaba ng saklaw ng mayroong altapresyon upang ipakita ang tuloy-tuloy na panganib sa mga mas mataas ang presyon ng dugo sa normal na saklaw. Ginagamit ng JNC7 (2003)[2] ang terminong prehypertension (nasa panganib para sa altapresyon) para sa presyon ng dugo na nasa pagitan ng 120–139 mmHg systolic at/o 80–89 mmHg diastolic, habang ang mga Tuntunin ng ESH-ESC (2007)[4] at BHS IV (2004)[5] ay gumagamit ng pinakamainam, normal, at mataas na normal na mga kategorya upang hatiin ang mga presyon na mababa sa 140 mmHg systolic at 90 mmHg diastolic. Inuuri (subclassify) din ang altapresyon bilang mga sumusunod: Tinutukoy ng JNC7 ang yugto I at yugto II ng altapresyon, at isolated systolic na altapresyon. Ang isolated systolic na altapresyon ay tumutukoy sa mataas na presyon ng systolic na may normal na presyon ng diastolic at karaniwan sa mga matanda.[2] Ang mga Tuntunin ng ESH-ESC (2007)[4] at BHS IV (2004),[5] ay tinutukoy ang isang pangatlong yugto (yugto III) ng altapresyon para sa mga taong may systolic ng presyon ng dugo na lumalampas sa 179 mmHg o isang presyon ng diastolic na mahigit sa 109 mmHg. Inuuri ang altapresyon bilang "lumalaban" kung hindi pinapababa ng mga gamot ang presyon ng dugo sa normal na mga antas.[2]
Mga bagong panganak at mga sanggol
[baguhin | baguhin ang wikitext]Ang altapresyon sa mga bagong panganak ay bihira at nangyayari sa humigit-kumulang na 0.2 hanggang 3% ng mga bagong panganak. Karaniwang hindi sinusukat ang presyon ng dugo sa malusog na bagong panganak.[6] Mas karaniwan ang altapresyon sa mga bagong panganak na mataas ang panganib. Iba’t-ibang mga salik ang dapat isaalang-alang, tulad ng panahon ng sanggol o fetus o gestational stage, panahon pagkatapos magbuntis, at timbang sa pagkapanganak kapag nagpapasiya kung ang isang presyon ng dugo ay normal sa isang bagong panganak.[6]
Mga bata at mga nagdadalaga at nagbibinata
[baguhin | baguhin ang wikitext]Medyo karaniwan ang altapresyon sa mga bata at mga nagdadalaga at nagbibinata (2–9% depende sa edad, kasarian, at lahi)[7] at iniuugnay sa pangmatagalang mga panganib ng masamang kalusugan.[8] Inirerekomenda na ngayon na suriin ang presyon ng dugo ng mga bata na mahigit sa edad na tatlo kailanman sila ay mayroong karaniwang pangangalagang medikal o mga pagpapatingin. Kinukumpirma ang mataas na presyon ng dugo sa pauli-ulit na pagbisita bago kilalaning mayroong altapresyon ang isang bata.[8] Tumataas ang presyon ng dugo habang nagkakaedad sa pagkabata at, sa mga bata, ang altapresyon ay tinutukoy bilang isang pangkaraniwang systolic o diastolic na presyon ng dugo sa tatlo o mahigit pang mga pangyayari na katumbas o mas mataas kaysa sa ika-95 percentile na naaangkop sa kasarian, edad, at taas ng bata. Ang prehypertension (nasa panganib para sa altapresyon) sa mga bata ay tinutukoy bilang isang pangkaraniwang systolic o diastolic na presyon ng dugo na mas mataas sa ika-90 percentile, ngunit mas mababa sa ika-95 na percentile.[8] Sa mga nagdadalaga at nagbibinata, iminumungkahi na suriin at uriin ang altapresyon at prehypertension (nasa panganib para sa altapresyon) gamit ang pamantayan ng nasa sapat na gulang.[8]
Mga palatandaan at sintomas
[baguhin | baguhin ang wikitext]Bihirang nagpapakita ng anumang mga sintomas ang altapresyon, at ang pagkilala rito ay karaniwan sa pamamagitan ng screening, o kapag naghahanap ng pangangalaga para sa isang walang kaugnayang problema sa kalusugan. Iniuulat ng ilang mga tao na mayroong mataas na presyon ng dugo ang mga sakit ng ulo (lalo na sa batok at sa umaga), gayundin ang pagkahilo, bertigo, tinnitus (pag-ugong o pagsitsit sa mga tainga), nagbagong paningin o mga episode ng pagkawala ng malay.[9]
Sa pisikal na pagsusuri, ang altapresyon ay maaaring mapaghinalaan kapag matutuklasan ang hypertensive retinopathy o pagkasira ng retina ng mata dahil sa mataas na presyon ng dugo sa pagsusuri sa fundus ng mata sa likuran ng mata gamit ang ophthalmoscopy.[10] Sa lumang paraan, ang kalubhaan ng pagbabago sa hypertensive retinopathy o pagkasira ng retina ng mata dahil sa mataas na presyon ng dugo ay minamarkahan mula sa I–IV, bagaman ang mas banayad na mga uri ay maaaring maging mahirap makilala mula sa isa’t-isa.[10] Maaari ring ipakita ng mga resulta ng ophthalmoscopy kung gaano katagal nang mayroong mataas na presyon ng dugo ang isang tao.[9]
Secondary o Altapresyong pumapangalawa sa isang sakit
[baguhin | baguhin ang wikitext]Maaring ipahiwatig ng ilang mga palatandaan at sintomas ang secondary o altapresyon na pumapangalawa sa isang sakit, na altapresyon na sanhi ng isang hindi makilalang sanhi tulad ng mga sakit sa bato o mga sakit sa endocrine. Halimbawa, labis na katabaan ng dibdib at tiyan, intoleransiya sa glucose, mga mukha na hugis buwan, isang "buffalo hump (bukol ng kalabaw)", at ipinahihiwatig ng kulay-ubeng pahabang marka o uka ang Cushing's syndrome.[11] Ang Sakit sa thyroid at acromegaly ay maaari ring magdulot ng altapresyon at magkaroon ng mga katangian ng mga sintomas at palatandaan.[11] Ang isang abnormal na pagsagitsit sa tiyan ay maaaring magpahiwatig ng renal artery stenosis (isang pagkipot ng mga malaking ugat na nagsusuplay sa mga bato). Maaaring ipahiwatig ng pagbaba ng presyon ng dugo sa mga binti o naantala o kawalan ng mga pulso ng malaking ugat sa hita ang aortic coarctation (isang pagkipot ng aorta pagkatapos nitong lisanin ang puso). Ang altapresyon na malawakang nag-iiba sa sakit ng ulo, mga mabilis na tibok ng puso, maputlang hitsura, at pagpapawis ay dapat mag-udyok ng mga paghihinala ng pheochromocytoma.[11]
Mga hypertensive crisis
[baguhin | baguhin ang wikitext]Ang malubhang pagtaas ng presyon ng dugo (katumbas ng o mas mataas kaysa sa isang systolic na 180 o diastolic na 110, kung minsan ay tinatawag na nakakamatay o pinabilis na altapresyon) ay tinutukoy bilang "hypertensive crisis." Nagpapahiwatig ng mataas na panganib ng mga komplikasyon ang mga presyon ng dugo na mataas sa mga antas na ito. Ang mga taong mayroong mga presyon ng dugo na nasa pagitan na ito ay maaaring walang mga sintomas, ngunit mas malamang na mag-ulat ng mga sakit ng ulo (22% ng mga kaso)[12] at mga pagkahilo kaysa sa pangkalahatang populasyon.[9] Ang ibang mga sintomas ng hypertensive crisis ay maaaring kabilangan ng paghina ng paningin o kakapusan ng hininga dahil sa hindi paggana ng puso o isang pangkalahatang pagkaramdam ng pagkabalisa dahil sa hindi paggana ng bato.[11] Karamihan sa mga taong mayroong hypertensive crisis ay kilala na mayroong mataas na presyon ng dugo, ngunit maaaring humantong sa isang biglaang pagtaas ng mga karagdagang trigger (magdudulot).[13]
Ang isang "hypertensive na emerhensiya", dating tinatawag na "nakakamatay na altapresyon", ay nangyayari kapag mayroong ebidensiya ng direktang pinsala sa isa o mahigit pang mga bahagi ng katawan bilang resulta ng malubhang pagtaas ng presyon ng dugo. Ang pinsalang ito ay maaaring kabilangan ng hypertensive encephalopathy, sanhi ng pamamaga at abnormal na paggana ng utak, at nakikilala sa pamamagitan ng mga sakit ng ulo at isang nag-ibang antas ng kamalayan (pagkalito o pag-aantok). Ang papilloedema o pamamaga ng disc sa retina at mga pagdurugo sa fundus ng mata at mga paglabas likido mula sa daluyan ng dugo ay isa pang palatandaan ng pinupuntiryang pinsala sa bahagi ng katawan. Maaaring ipahiwatig ng pananakit ng dibdib ang pinsala sa kalamnan ng puso (na maaaring tumuloy sa myocardial infarction o pagkasira ng tisiyu ng puso dahil sa pagharang ng suplay ng dugo sa puso) o kung minsan ay aortic dissection, ang pagkapunit ng panloob na paligid ng aorta. Ang kakapusan sa paghinga, pag-ubo, at pagdura ng dugo ay mga katangian ng mga palantandaan ng pulmonary edema. Ang kondisyon na ito ay isang pamamaga ng tisiyu ng baga dahil sa hindi paggana ng kaliwang ventricle, isang kawalan ng kakayahan ng kaliwang ventricle ng puso na magbomba ng sapat na dugo mula sa baga papunta sa sistema ng malaking ugat.[13] Maaari ring mangyari ang mabilis na paghina ng paggana ng bato (malalang pinsala sa bato) at microangiopathic hemolytic anemia (pagkasira ng mga selula ng dugo).[13] Sa mga ganitong sitwasyon, iniuutos ang mabilis na pagpapababa sa presyon ng dugo upang maitigil ang nangyayaring pagkasira ng bahagi ng katawan.[13] Sa kabilang banda, walang ebidensiya na ang presyon ng dugo ay kailangang mabilis na pababain sa mga apurahang mayroong altapresyon kung saan walang ebidensiya ng pinupuntiryang pinsala sa bahagi ng katawan. Ang labis na pagiging agresibo sa pagpapababa sa presyon ng dugo ay hindi maaaring walang mga panganib.[11] Isinusulong ang paggamit ng mga gamot na iniinom sa bibig upang dahan-dahang mapababa ang presyon ng dugo sa mahigit na 24 hanggang 48 oras sa mga apurahang mayroong altapresyon.[13]
Pagbubuntis
[baguhin | baguhin ang wikitext]Ang altapresyon ay nangyayari sa humigit-kumulang na 8–10% ng mga pagbubuntis.[11] Karamihan sa mga kababaihang mayroong altapresyon sa pagbubuntis ay mayroong naunang umiiral na primary na altapresyon. Ang mataas na presyon ng dugo sa pagbubuntis ay maaaring unang palatandaan ng paunang eclampsia, isang seryosong kondisyon ng ikalawang kalahati ng pagbubuntis, at sa ilang mga linggo pagkatapos ng panganganak.[11] Ang isang diyagnosis ng paunang eclampsia ay kinabibilangan ng tumaas na presyon ng dugo at pagkakaroon ng protina sa ihi.[11] Ang paunang eclampsia ay nangyayari sa humigit-kumulang na 5% ng mga pagbubuntis at responsable para sa humigit-kumulang na 16% ng lahat ng mga pagkamatay sa pagbubuntis sa buong mundo.[11] Dinodoble rin ng paunang eclampsia ang panganib ng pagkamatay ng sanggol.[11] Kadalasang walang mga sintomas ang paunang eclampsia at ito ay nalalaman sa pamamagitan ng karaniwang pagsusuri. Kapag nangyari ang mga sintomas ng paunang eclampsia, ang mga pinaka-karaniwan ay ang sakit ng ulo, karamdaman sa paningin (kadalasan sa "kumikislap na mga ilaw"), pagsusuka, pananakit sa itaas na gitnang bahagi ng tiyan, at edema (pamamaga). Maaari ding tumuloy ang paunang eclampsia sa isang kondisyon na inilalagay sa panganib ang buhay na tinatawag na eclampsia. Ang eclampsia ay isang hypertensive emergency o malubhang pagtaas ng presyon ng dugo at mayroong iba’t-ibang mga seryosong komplikasyon. Ang mga komplikasyon na ito ay kinabibilangan ng pagkawala ng paningin ng isang tao, pamamaga ng utak, mga pagsumpong o mga kombulsyon, pagkabigo ng paggana ng mga bato, pamamaga ng baga, at disseminated intravascular coagulation (isang sakit ukol sa pamumuo ng dugo).[11][14]
Mga Sanggol at Mga Bata
[baguhin | baguhin ang wikitext]Ang kabiguang lumaki nang normal, mga pagsumpong, iritabilidad, kawalan ng enerhiya, at kahirapan sa paghinga[15] ay maaaring iugnay sa altapresyon sa mga bagong panganak at mga batang sanggol. Sa mga mas matandang sanggol at bata, ang altapresyon ay maaaring magdulot ng sakit ng ulo, hindi maipaliwanag na iritabilidad, pagkapagod, kabiguang lumaki nang normal, malabong paningin, pagdurugo ng ilong, at pagkaparalisa ng mukha.[6][15]
Mga Komplikasyon
[baguhin | baguhin ang wikitext]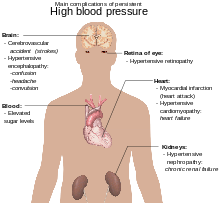
Ang altapresyon ay ang pinakamahalagang maaaring maiwasan na salik ng panganib para sa napaagang pagkamatay sa buong mundo.[16] Pinatataas nito ang panganib ng sakit sa puso sanhi ng mababang suplay ng dugo sa kalamnan ng puso[17] mga stroke,[11] pagkipot ng daluyan ng dugo,[18] at ibang mga sakit ukol sa puso, kabilang ang hindi paggana ng puso, mga pagbara o pamamaga sa daluyan ng dugo, laganap na atherosclerosis o pagkapal ng arterya dahil sa cholesterol, and pagbara sa baga.[11] Ang altapresyon ay isa ring salik ng panganib para sa mahinang memorya, demensya, and hindi gumagaling na sakit sa bato.[11] Ang ibang mga komplikasyon ay kinabibilangan ng:
- Pinsala sa retina dahil sa mataas na presyon ng dugo
- Pinsala sa bato dahil sa mataas na presyon ng dugo[19]
Sanhi
[baguhin | baguhin ang wikitext]Primary na altapresyon
[baguhin | baguhin ang wikitext]Ang primary (patuloy at hindi malaman ang sanhi) na altapresyon ay ang pinaka-karaniwang anyo ng altapresyon, na responsable para sa 90–95% ng lahat ng mga kaso ng altapresyon.[1] Sa halos lahat ng mga makabagong lipunan, ang presyon ng dugo ay tumataas kasama ng pagtanda at ang panganib ng pagigiging mataas ng presyon ng dugo sa kalaunan ng buhay ay marami.[20] Ang altapresyon ay nagreresulta mula sa isang masalimuot na aksiyon ng mga genes sa isa’t-isa at mga salik ukol sa paligid. Ang maraming mga karaniwang genes na mayroong maliit na epekto sa presyon ng dugo ay nakilala[21] gayundin ang ilang mga bihirang genes na mayroong malaking epekto sa presyon ng dugo[22] ngunit ang henetikong batayan ng altapresyon ay hindi pa rin nauunawaan. Ang iba’t-ibang mga salik ukol sa kapaligiran ay nakakaimpluwensiya sa presyon ng dugo. Ang mga salik sa pamumuhay na nagpapababa ng presyon ng dugo ay kinabibilangan ng pagbabawas ng asin sa pagkain,[23] mataas na pagkain ng mga prutas at mga produktong mayroong kaunting mantika (Dietary Approaches to Stop Hypertension o Mga (DASH na diyeta)). Ang Ehersisyo,[24] pagbaba ng timbang[25] at ang binawasang pag-inom ng alak ay nakakatulong din sa pagpapababa ng presyon ng dugo.[26] Ang posibleng papel ng ibang mga salik tulad ng stress,[24] pag-inum ng kape,[27] at kakulangan sa bitamina D[28] ay hindi masyadong malinaw. Ang mababang pagtugon sa insulin, na karaniwan sa labis na katabaan at isang bahagi ng syndrome X (o ang metabolic syndrome), ay sinasabi ring nagdudulot ng altapresyon.[29] Isinangkot din ng mga kamakailang pag-aaral ang mga pangyayari sa mas maagang yugto ng buhay (halimbawa, mababang timbang ng ipinanganak na sanggol, paninigarilyo habang nagbubuntis, at kakulangan ng pagpapasuso) bilang mga salik ng panganib para sa patuloy at hindi malaman ang sanhi na altapresyon ng nasa sapat na gulang.[30] Gayunman, ang mga mekanismo na nag-uugnay sa mga pagkakalantad na ito sa altapresyon ng nasa tamang gulang ay nananatiling malabo.[30]
Secondary o altapresyon na pumapangalawa sa sakit
[baguhin | baguhin ang wikitext]Ang secondary o altapresyon na pumapangalawa sa sakit ay nagreresulta mula sa isang makikilalang sanhi. Ang sakit sa bato ang pinaka-karaniwang pangalawang sanhi ng altapresyon.[11] Ang altapresyon ay maaari ding maging sanhi ng mga kondisyon sa endocrine tulad ng Cushing's syndrome, hyperthyroidism o labis na produksiyon ng hormon sa thyroid, hypothyroidism o kakulangan sa produksiyon ng hormon sa thyroid, acromegaly o abnormal na paglaki ng kamay, paa, at mukha, Conn's syndrome o hyperaldosteronism o labis ng produksiyon ng aldosterone na hormon, hyperparathyroidism o abnormal na mataas na dami ng parathyroid na hormon sa dugo, at pheochromocytoma o bukol sa glandula ng adrenal.[11][31] Ang ibang mga sanhi ng secondary o altapresyon na pumapangalawa sa sakit ay kinabibilangan ng labis na katabaan, pagtigil ng paghinga sa loob ng sampung segundo habang natutulog, pagbubuntis, pagsisikip ng aorta, labis na pagkonsumo ng matatamis na kendi at ilang mga iniresetang gamot, mga halamang-gamot, at mga ilegal na gamot.[11][32]
Pag-aaral ng byolohikong pagbabago sanhi ng sakit
[baguhin | baguhin ang wikitext]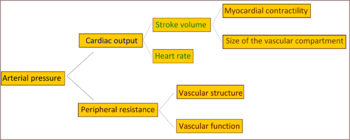
Sa karamihan ng mga tao na mayroong napatunayang patuloy at hindi malaman ang sanhi (primary) na altapresyon, ang tumaas na pagpigil sa pagdaloy ng dugo (kabuuang pagpigil ng pagdaloy ng dugo) ay responsable para sa mataas na presyon habang ang kabuuang dami ng dugo na binobomba ng puso ay nananatiling normal.[33] Mayroong ebidensiya na ang ilang mga mas batang tao na mayroong paunang altapresyon o “borderline na altapresyon” ay mayroong mataas na dami ng dugo na binobomba ng puso, isang mataas na pagtibok ng puso, at normal na pagpigil sa pagdaloy ng dugo. Ang kondisyon na ito ay tinatawag na hyperkinetic borderline na altapresyon.[34] Ang mga indibiduwal na ito ay nagkakaroon ng mga tipikal na tampok ng napatunayang patuloy at hindi malaman ang sanhi na altapresyon sa kalaunan sa buhay dahil ang dami ng kanilang dugo na binobomba ng puso ay bumababa at ang pagpigil sa pagdaloy ng dugo ay tumataas habang sila ay tumatanda.[34] Tipikal man ang pinaparisan sa lahat ng mga tao na tunay na nagkaroon ng altapresyon, ito ay pinagtatalunan.[35] Ang tumaas na pagpigil sa pagdaloy ng dugo sa napatunayang altapresyon ay pangunahing maiuugnay sa pagkipot ng istraktura ng maliliit na mga arterya at mga arteriole.[36] Ang pagkabawas ng bilang o densidad ng mga capilliary ay maaari ring mag-ambag sa pagpigil sa pagdaloy ng dugo.[37] Ang altapresyon ay maiuugnay din sa pagbaba ng kakayahang bumaluktot ng mga dinadaluyang ugat,[38] na maaaring magpataas sa pagbalik ng dugo sa puso, mataas na paunang pagkarga, at tunay na magdudulot ng diastolic dysfunction o kabiguang paggana ng mga ventricle sa puso. Kahit ang tumaas na aktibong pagsisikip ng mga daluyan ng dugo ay gumaganap sa napatunayang altapresyon ay hindi malinaw.[39]
Ang pulse pressure (diperensya sa pagitan ng systolic at diastolic na presyon ng dugo) ay malimit na tumataas sa mga mas matatandang tao na mayroong altapresyon. Ang sitwasyon na ito ay kinasasangkutan ng presyon ng systolic na abnormal na mataas, ngunit ang presyon ng diastolic ay maaaring normal o mababa. Ang kondisyon na ito ay tinatawag na isolated systolic na altapresyon.[40] Ang mataas na pulse pressure sa mga matatandang tao na mayroong altapresyon o isolated systolic na altapresyon ay ipinapaliwanag sa pamamagitan ng tumaas na paninigas ng mga aterya, na karaniwang sinasamahan ng pagtanda at maaaring palalain ng mataas na presyon ng dugo.[41]
Maraming mga mekanismo ang iminungkahi upang managot para sa pagtaas ng pagpigil na makikita sa sistema ng arterya sa altapresyon. Ipinapahiwatig ng karamihan sa mga ebidensya ang isa o parehong mga sanhi na ito:
- Mga karamdaman sa pangangasiwa ng asin at tubig sa bato, partikular ang mga abnormalidad ng loob ng bato renin-angiotensin system[42]
- Mga abnormalidad ng sympathetic nervous system[43]
Ang mga mekanismong ito ay hindi nagkakasalungatan at pareho itong malamang na nag-aambag sa ilang mga saklaw sa karamihan ng mga kaso ng patuloy at hindi malaman ang sanhi na altapresyon. Iminungkahi rin na ang endothelial dysfunction (kabiguan sa paggana ng mga lining ng daluyan ng dugo) at ang pamamaga sa may puso ay maaari ring mag-ambag sa tumaas na pagpigil ng pagdaloy ng dugo at pinsala sa puso sa altapresyon.[44][45]
Diyagnosis
[baguhin | baguhin ang wikitext]| Sistema | sa Mga Pagsusuri |
|---|---|
| Ukol sa bato | Mikroskopikong pagsusuri sa ihi, protinurya, serum na BUN (blood urea nitrogen) at/o creatinine |
| Endocrine | Serum na sodium, potasiyo, kalsyum, TSH ( thyroid-stimulating hormone). |
| Ukol sa Metabolismo | Glucose ng dugo pagkatapos ng hindi pagkain (fasting), kabuuang kolesterol, HDL at LDL o lipoprotina na mababa ang densidad na kolesterol, triglycerides |
| Iba | Hematokrit, elektrokardyogram, at radyograp ng dibdib |
| Sources: Harrison's principles of internal medicine[46] others[47][48][49][50][51] | |
Ang altapresyon ay nakikilala kapag ang pasyente ay mayroong patuloy na mataas na presyon ng dugo. Ayon sa kaugalian,[3] ang diyagnosis ay nangangailangan ng tatlong magkakahiwalay na mga pagsukat ng sphygmomanometer sa isang buwan na pagitan.[52] Ang inisyal na pagtatasa sa mga pasyenteng may mataas na presyon ng dugo ay kinabibilangan ng isang kumpletong kasaysayan at pisikal na pagsusuri. Ng mayroong 24-oras na mga monitor para sa pagkuha ng presyon ng dugo para sa mga nakakalakad na pasyente at mga makinang pantahanan para sa pagkuha ng presyon ng dugo, ang kahalagahan ng pag-iwas sa maling diyagnosis sa mga pasyente na may pansamantalang pagtaas ng presyon ng dugo sa klinika ang naging daan tungo sa isang pagbabago sa mga protokol. Sa United Kingdom, ang kasalukuyang pagsasanay ay sundan (follow-up) ang isang mataas na pagbasa sa klinika ng mayroong nagbabagong pagsukat (ambulatory measurement). Ang gagawing kasunod (follow-up) ay maaari ring gawin, ngunit hindi mas mainam, na mayroong pagsubaybay sa presyon ng dugo sa tahanan sa mahigit na pitong araw.[3]
Kapag nakapagtatag na ng diyagnosis ng altapresyon, sinusubukang kilalanin ng mga doktor ang nasa ilalim na sanhi batay sa mga salik ng panganib at ibang mga sintomas, kung mayroon. Ang secondary o altapresyon na pumapangalawa sa sakit ay mas karaniwan sa mga batang malapit na magdalaga at magbinata at karamihan ng mga kaso ay sanhi ng sakit sa bato. Ang primary o ang patuloy at hindi malaman ang sanhi na altapresyon ay mas karaniwan sa mga nagdadalaga at nagbibinata at mayroong maraming salik ng panganib, kabilang ang labis na katabaan at isang kasaysayan ng pamilya sa altapresyon.[53] Ang mga pagsusuri sa laboratoryo ay maaari ring isagawa upang makilala ang mga posibleng sanhi ng secondary o altapresyon na pumapangalawa sa sakit, at upang malaman kung ang altapresyon ay nagdulot ng pinsala sa puso, mga mata, at mga bato. Ang mga karagdagang pagsusuri para sa dyabetes at lebel ng mataas na kolesterol ay isinasagawa dahil ang mga kondisyon na ito ay mga salik ng panganib para sa pagkakakaroon ng sakit sa puso at maaaring mangailangan ng paggamot.[1]
Ang serum na creatinine ay sinusukat upang tasahin ang pagkakaroon ng sakit sa bato, na maaaring sanhi o resulta ng altapresyon. Ang serum na creatinine lamang ay maaaring masobrahan ang pagtantiya sa tulin ng pagsala ng bato sa tubig sa katawan. Itinataguyod ng mga bagong alituntunin ang paggamit ng mga equation sa pagpapalagay tulad ng Modification of Diet in Renal Disease (MDRD) na pormula upang matantiya ang tulin ng pagsala ng bato sa tubig sa katawan o estimate glomerular filtration rate (eGFR).[2] Maaari ring magbigay ang eGFR ng batayan sa pagsukat ng paggana ng bato na maaaring magamit upang masubaybayan ang mga epekto ng ilang mga kontra sa altapresyon na gamot sa paggana ng bato. Ang mga pagsusuri ng mga sample ng ihi para sa protina ay ginagamit din bilang isang pangalawang indikasyon ng sakit sa bato. Ang pagsusuri ng elektrokardyogram (EKG/ECG) ay ginagawa upang masuri ang ebidensya na ang puso ay sumasailalim sa pagkapuwersa mula sa mataas na presyon ng dugo. Maaari din nitong ipakita ang pagkapal ng kalamnan ng puso (left ventricular hypertrophy o pagkapal ng kalamnan ng kaliwang ventricle ng puso) o kung ang puso ay nakaranas ng isang naunang karamdaman tulad ng isang tahimik na atake sa puso. Ang isang X-ray sa dibdib o isang echokardyogram ay maaari ring isagawa upang maghanap ng mga palatandaan ng paglaki ng puso o pinsala sa puso.[11]
Pag-iwas
[baguhin | baguhin ang wikitext]Ang bilang ng mga tao na mataas ang presyon ng dugo ngunit hindi natatanto na ito ay mahalaga.[54] Ang mga hakbang para sa buong populasyon ay kinakailangan upang mabawasan ang mga kahihinatnan ng mataas na presyon ng dugo at mabawasan ang pangangailangan para sa paggagamot gamit ang kontra sa altapresyon na gamot. Ang mga pagbabago sa pamumuhay ay inirerekomenda upang pababain ang presyon ng dugo, bago simulan ang paggagamot. Ang mga alituntunin ng 2004 British Hypertension Society[54] ay iminungkahi ang mga sumusunod na pagbabago sa pamumuhay na naaalinsunod sa mga alituntunin na ibinalangkas ng Pambansang Programa ng Estados Unidos sa Edukasyon sa Mataas na Presyon ng Dugo noong 2002[55] para sa pangunahing pag-iwas sa altapresyon tulad ng mga sumusunod:
- Panatilihin ang normal na timbang ng katawan (hal., body mass index 20–25 kg/m2).
- Bawasan ang pagkain na mayroong sodium (asin) sa mababa sa 100 mmol kada araw (mababa sa 6g ng asin o mababa sa 2.4g ng asin kada araw).
- Maging sangkot sa regular na pisikal na pag-eehersisiyong aktibidad tulad ng mabilis na paglakad (katumbas ng o mahigit sa 30 minuto kada araw, karamihan ng mga araw sa linggo).
- Limitahan ang pag-inom ng alak sa hindi hihigit sa 3 yunit kada araw sa mga kalalakihan at hindi hihigit sa 2 yunit kada araw sa mga kababaihan.
- Kumain ng mga pagkain na mayaman sa mga prutas at gulay (hal., hindi bababa sa limang piraso kada araw).
Ang epektibong pagbabago sa pamumuhay ay maaaring mapababa ang presyon ng dugo katumbas ng gamot ng tao na kontra sa mataas na presyon ng dugo. Ang kombinasyon ng dalawa o mahigit pang mga pagbabago sa pamumuhay ay maaaring magtamo ng mas magandang mga resulta.[54]
Pamamahala
[baguhin | baguhin ang wikitext]Mga pagbabago sa pamumuhay
[baguhin | baguhin ang wikitext]Ang unang uri ng paggamot para sa altapresyon ay kahawig ng inirerekomendang mga pagbabago sa pamumuhay para sa pag-iwas[56] at kinabibilangan ng mga pagbabago sa pagkain[57] pisikal na pag-eehersisiyo, at pagbabawas ng timbang. Ang lahat ng mga pagbabagong ito ay nagpakita ng tunay na pagbaba ng presyon ng dugo sa mga tao na mayroong altapresyon.[58] Kung ang altapresyon ay sapat na mataas upang pangatwiranan ang agarang paggamit ng mga gamot, inirerekomenda pa rin ang mga pagbabago sa pamumuhay. Ang iba’t-ibang mga programa ay idinisenyo upang mabawasan ang stress sa isipan tulad ng biofeedback, pagre-relax, o pagninilay-nilay ay ipinapayo upang pababain ang altapresyon. Gayunpaman, hindi sinusuportahan ng mga siyentipokong pag-aaral, sa pangkalahatan, ang bisa nito dahil karaniwan ang mga pag-aaral ay mababa ang kalidad.[59][60][61] Ang pagbabago sa pagkain tulad ng isang pagkain na mababa ang sodium (asin) ay kapaki-pakinabang. Ang isang pangmatagalang pagkain na mayroong kaunting sodium o asin (mahigit sa 4 na linggo) sa Mga Amerikano ay mabisa sa pagpapababa ng presyon ng dugo, pareho sa mga taong may altapresyon at sa mga taong mayroong normal na presyon ng dugo.[62] At saka, ang DASH na pagkain, isang pagkain na mayaman sa mga mani, mga whole grain, isda, manok, mga prutas, at mga gulay, na isinusulong ng Pambansang Samahan sa Puso, Baga, at Dugo, ay nakakapagpababa ng presyon ng dugo. Ang malaking tampok ng plano ay ang paglimita sa pagkonsumo ng sodium (asin), kahit na ang pagkain ay mayaman din sa potasiyo, magnesiyo, kalsyum, at protina.[63]
Mga Gamot
[baguhin | baguhin ang wikitext]Ang ilang mga klase ng gamot na magkakasamang itinuturing bilang mga gamot laban sa altapresyon ay kasalukuyang magagamit para sa paggamot ng altapresyon. Isinasaalang-alang ang panganib ukol sa puso ng isang tao (kabilang ang panganib ng myocardial infarction o pagkasira ng tisiyu ng puso at stroke) at ang pagbabasa ng presyon ng dugo sa pagrereseta ng mga gamot.[64] Kung sinimulan ang paggamot, inirerekomenda ng Ika-pitong Pinagsamang Komite sa Mataas na Presyon ng Dugo ng Pambansang Institute sa Puso, Baga, at Dugo (National Heart, Lung, and Blood Institute's Seventh Joint National Committee on High Blood Pressure) (JNC-7)[2] na dapat subaybayan ng manggagamot ang pagtugon sa paggamot at tasahin para sa anumang salungat na reaksiyon dulot ng gamot. Ang pagbabawas ng presyon ng dugo ng 5 mmHg, ay babawasan ang panganib ng stroke ng 34% at ang panganib ng ischemic heart disease o bawas na suplay ng dugo ng kalamnan ng puso ng 21%. Mababawasan din ng pagbaba ng presyon ng dugo ang posibilidad ng demensya, pagpalya ng puso at dami ng namamatay mula sa sakit sa puso.[65] Ang layunin ng paggamot ay upang mabawasan ang presyon ng dugo sa mas mababa kaysa sa 140/90 mmHg para sa karamihan ng mga indibiduwal, at mas mababa pa para sa mga may dyabetes o sakit sa bato. Inirerekomenda ng ilang mga medikal na propesyonal na panatilihin ang mga lebel na mababa sa 120/80 mmHg.[64][66] Kung ang layunin na presyon ng dugo ay hindi matutugunan, kailangan ng karagdagang paggamot.[67] Ang mga alituntunin sa pagpili ng gamot at kung paano matukoy ang pinakamahusay na paggamot para sa iba't-ibang mga pangkat ng tao ay nagbago sa paglipas ng panahon at magkaiba sa iba't-ibang mga bansa. Hindi nagkakasundo ang mga eksperto sa kung alin ang pinakamahusay na gamot.[68] Ang mga alituntunin ng Cochrane collaboration, World Health Organization at ng Estados Unidos ay sumusuporta sa mababang dosis ng diyuretikong batay sa thiazide bilang ang mas gugustuhing unang paggamot.[68][69] Binibigyang-diin ng mga alituntunin ng UK ang mga calcium channel blocker (CCB)s para sa mga taong mas matanda sa 55 taon o kung Aprikano o Karibenyo ang pinagmulan ng pamilya. Inirerekomenda ng mga alitutuning ito ang mga angiotensin-converting enzyme inhibitor (ACEI)s bilang mas gugustuhing unang paggamot para sa mga mas bata.[70] Sa bansang Hapon, ang pagsisimula sa alinman sa anim na mga klase ng gamot kabilang ang: CCB, ACEI/ARB, diuretikong thiazide, mga beta blocker at mga alpha blocker ay itinuturing na makatwiran. Sa Canada, ang lahat ng mga gamot na ito maliban sa mga alpha-blocker ay inirerekomenda bilang mga posibleng unang opsyon.[68]
Mga kombinasyon ng gamot
[baguhin | baguhin ang wikitext]Ang karamihan ng mga tao ay nangangailangan ng mahigit sa isang gamot upang makontrol ang kanilang altapresyon. Ang mga alituntunin ng JNC7[2] at ESH-ESC[4], ay itinataguyod ang panimulang paggamot gamit ang dalawang gamot kapag ang presyon ng dugo ay mas mahigit sa 20 mmHg na mataas sa systolic o mahigit sa 10mmHg na mataas sa mga pinupuntiryang diastolic. Ang mga mas gugustuhing kombinasyon ay renin–angiotensin system inhibitors at calcium channel blockers, o renin–angiotensin system inhibitors at mga diyuretiko.[71] Ang mga katanggap-tanggap na mga kombinasyon ay kinabibilangan ng mga sumusunod:
- Calcium channel blockers at mga diyuretiko
- Beta blockers at mga diyuretiko
- Dihydropyridine calcium channel blockers at beta blockers
- Dihydropyridine calcium channel blockers at verapamil o diltiazem
Ang mga sumusunod ay mga kombinasyong hindi katanggap-tanggap:
- Non-dihydropyridine calcium blockers (tulad ng verapamil o diltiazem) at beta blockers
- Dual renin–angiotensin system blockade (halimbawa, angiotensin converting enzyme inhibitor + angiotensin receptor blocker)
- Renin–angiotensin system blockers at beta blockers
- Beta blockers at mga gamot anti-adrenergic[71]
Dapat iwasan ang mga kombinasyon ng ACE inhibitor o angiotensin II receptor antagonist, isang diyuretiko at isang NSAID (kabilang ang pumipiling COX-2 inhibitors at mga gamot na walang reseta tulad ng ibuprofen) hangga’t maaari dahil sa mataas na panganib ng matinding hindi paggana ng bato. Ang kombinasyon ay pangkaraniwang kilala bilang isang "triple whammy" ayon sa mga literaturang pangkalusugan ng Australya.[56] May mga tabletas na naglalaman ng mga nakapirming mga kombinasyon ng dalawang klase ng mga gamot na maaaring gamitin. Habang ang mga ito ay nakakatulong, mas pinakamabuting ireserba ang mga ito sa mga taong matatag sa indibiduwal na mga nilalaman.[72]
Mga Matatanda
[baguhin | baguhin ang wikitext]Ang paggamot sa katamtaman hanggang sa malubhang altapresyon ay pinapababa ang bilang ng namamatay at ang mga epekto nito sa puso sa mga taong may edad na 60 at mas matanda.[73] Sa mga taong mahigit sa 80 taong gulang, hindi gaanong nababawasan ang bilang ng namamatay ngunit nababawasan ang panganib ng sakit sa puso.[73] Ang inirerekomendang nilalayon na presyon ng dugo ay mas mababa sa 140/90 mmHg ng may diuretikong thiazide bilang mas gugustuhing gamot sa Amerika.[74] Sa mga binagong alituntunin sa UK, ang mga calcium-channel blocker ang mas gugustuhing paraan ng paggamot ng may nilalayong klinikal na basa ng presyon ng dugo na mas mababa kaysa sa 150/90 mmHg, o mas mababa kaysa sa 145/85 mmHg gamit ang para sa nakakalakad o mga pambahay na pagsubaybay ng presyon ng dugo.[70]
Altapresyon na hindi tumutugon sa paggamot
[baguhin | baguhin ang wikitext]Ang altapresyon na hindi tumutugon sa paggamot ay altapresyon na nananatiling mas mataas sa nilalayong presyon ng dugo sa kabila ng sabay-sabay na paggamit ng tatlong agent laban sa altapresyon na kabilang sa iba't-ibang klaseng laban sa altapresyon na gamot. May mga alituntunin ukol sa paggamot ng altapresyon na hindi tumutugon sa paggamot ang inilathala sa UK[75] at sa Estados Unidos.[76]
Probabilidad
[baguhin | baguhin ang wikitext]Sa taong 2000, halos isang bilyong katao o humigit-kumulang na 26% ng populasyon ng nasa sapat na gulang sa mundo ay nagkaroon ng altapresyon.[77] Ito ay naging karaniwan sa parehong bansang maunlad (333 milyon) at hindi maunlad (639 milyon).[77] Gayunpaman, ang mga bilang ay kapuna-punang nag-iiba sa iba't-ibang mga rehiyon na may kasing baba ng 3.4 % (sa kalalakihan) at 6.8% (sa kababaihan) sa probinsiya sa India at kasing taas ng 68.9% (sa kalalakihan) at 72.5% (sa kababaihan) sa Poland.[78]
Noong 1995, tinatayang 43 milyong tao sa Estados Unidos ang nagkaroon ng altapresyon o umiinom ng gamot laban sa altapresyon. Kinakatawan ng bilang ang halos 24% ng populasyon ng nasa sapat na gulang sa Estados Unidos.[79] Tumataas ang bilang ng altapresyon sa Estados Unidos at umabot sa 29% noong 2004.[80][81] Mula noong 2006, naapektuhan ng altapresyon ang 76 na milyong nasa sapat na gulang sa Estados Unidos (34% ng populasyon) at ang mga Aprikanong Amerikano ang may mga pinakamataas na bilang ng altapresyon sa mundo sa 44%.[82] Ito ay mas karaniwan sa mga katutubong Amerikano at mas di-karaniwan sa mga puting Amerikano at mga Mehikanong Amerikano. Tumataas ang mga bilang habang nagkaka-edad, at mas mataas sa timog-silangan ng Estados Unidos. Mas karaniwan ang altapresyon sa mga kalalakihan kaysa sa mga kababaihan (bagaman may posibilidad na pababain ng menopos ang diperensyang ito) at sa mga mayroong mababang katayuang panlipunan at pangkabuhayan.[1]
Mga Bata
[baguhin | baguhin ang wikitext]Tumataas ang bilang ng mga batang may mataas na presyon ng dugo.[83] Karamihan sa altapresyon sa kabataan, lalo na sa mga bago magbinata at magdalaga, ay pangalawa sa isang nasa ilalim na sakit. Bukod sa labis na katabaan, ang sakit sa bato ang pinaka-karaniwang (60-70%) sanhi ng altapresyon sa mga bata. Ang mga nagbibinata at nagdadalaga ay karaniwang mayroong pangunahin o patuloy at hindi malaman ang sanhi na altapresyon, na dahilan ng 89-95% ng mga kaso.[84]
Kasaysayan
[baguhin | baguhin ang wikitext]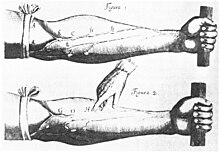
Ang modernong pag-unawa sa sistema ng puso ay nagsimula sa ginawa ng doktor na si William Harvey (1578–1657). Inilarawan ni Harvey ang sirkulasyon ng dugo sa kaniyang libro na De otu ordis ("Sa Paggalaw ng Puso at Dugo"). Ang Ingles na pari na si Stephen Hales ay ang naglathala ng unang pagsukat ng presyon ng dugo noong 1733.[85][86] Ang mga paglalarawan ng altapresyon bilang isang sakit ay nagmula kay, Thomas Young noong 1808, bukod sa iba pa at Richard Bright noong 1836.[85] Ang unang ulat ng tumaas na presyon ng dugo sa isang tao na walang katibayan ng sakit sa bato ay ginawa ni Frederick Akbar Mahomed (1849-1884).[87] Gayunpaman, ang altapresyon bilang isang klinikal na bagayay natuklasan noong 1896 sa pagkaka-imbento ng inilalagay sa pulso na sphygmomanometer ni Scipione Riva-Rocci noong 1896.[88] Ang imbensyon na ito ay nagpapahintulot sa presyon na dugo na masukat sa klinika. Noong 1905, napahusay ni Nikolai Korotkoff ang pamamaraan sa pamamagitan ng paglalarawan sa mga tunog ng Korotkoff sounds na naririnig kapag ang arterya ay pinakikinggan gamit ang isang stethoscope habang tinatanggalan ng hangin ang sphygmomanometer cuff.[86]
Ayon sa kasaysayan, ang paggagamot sa tinatawag na "hard pulse disease" ay kinabibilangan ng pagbabawas ng dami ng dugo sa pamamagitan ng blood letting o pagkuha ng dugo sa ugat o ang paglalagay ng mga linta .[85] Ang Yellow Emperor ng China, si Cornelius Celsus, Galen, at Hippocrates ang nagtaguyod ng blood letting o pagkuha ng dugo sa ugat.[85] Noong ika-19 at ika-20 siglo, bago naging posible ang epektibong paggagamot sa pamamagitan ng gamot para sa altapresyon, tatlong magkakaibang pamamaraan ang ginamit, at ang lahat ng mga ito ay may iba't ibang mga epekto. Ang mga pamamaraan na ito ay kinabibilangan ng mahigpit na paglilimita sa sodium (halimbawa, diyeta ng kanin[85]), sympathectomy (pagputol sa pamamagitan ng operasyon sa mga bahagi ng sympathetic nervous system), at pyrogen therapy (pag-iniksiyon ng mga substansiya na nagiging sanhi ng pagkakaroon ng lagnat, hindi direktang pagpapababa sa presyon ng dugo).[85][89] Ang unang kemikal para sa altapresyon, ang sodium thiocyanate,, ay ginamit noong 1900 ngunit marami itong nadulot na epekto at hindi naging popular.[85] Ang iba pang mga agent (kemikal) ay binuo makalipas ang Ikalawang Digmaang Pandaigdig. Ang pinakapopular at pinakamabisang agent (kemikal) ay ang tetramethylammonium chloride at ang hinango mula dito na hexamethonium, hydralazine, at reserpine (hinango mula sa halamang nakakagamot na Rauwolfia serpentina). Natamo ang pambihirang tagumpay sa pagkakatuklas ng unang ganap na walang epektong oral agent. Ang una ay ang chlorothiazide, ang unang thiazide diuretic, na nabuo mula sa antibyotikong sulfanilamide at nagkaroon nito noong 1958.[85][90] Pinataas nito ang paglabas ng asin habang iniiwasan ang pag-iipon ng likido. Ang isang randomized na pinamamahalaang pagsubok na nagtaguyod ng Administrasyon ng mga Beterano ang naghambing sa hydrochlorothiazide at reserpine at saka hydralazine laban sa placebo. Nahinto nang maaga ang pag-aaral dahil ang mga nasa grupo na may mataas na presyon ng dugo na hindi nagagamot ay nagkaroon ng mas maraming mga komplikasyon kaysa sa mga ginagamot na pasyente at tila hindi etikal na pagkaitan sila ng paggagamot. Nagpatuloy ang pag-aaral sa mga taong may mababang presyon ng dugo at ipinakita na ang paggagamot, kahit na sa mga taong may banayad na altapresyon, ay nababawasan ang panganib ng pagkamatay sanhi ng puso ng higit sa kalahati.[91] Noong 1975, ang Espesyal na Parangal ng para sa Kalusugan ng Publiko ay ibinigay sa koponan na bumuo ng chlorothiazide.[89] Ang mga resulta ng mga pag-aaral na ito ay naghudyat ng mga kampanya para sa pampublikong kalusugan para mapataas ang kamalayan ng publiko sa altapresyon at itinaguyod ang pagsukat at paggamot sa mataas na presyon ng dugo. Ang mga pagsukat na ito ay tila nag-ambag ng kaunti sa naobserbahan na 50% pagbaba ng dami ng stroke at ischemic na sakit sa puso sa pagitan ng 1972 at 1994.[89]
Lipunan at kultura
[baguhin | baguhin ang wikitext]Kamalayan
[baguhin | baguhin ang wikitext]
Kinilala ng The World Health Organization ang altapresyon, o ang mataas na presyon ng dugo, bilang ang nangungunang sanhi ng ukol sa puso na pagkamatay. Ang World Hypertension League (WHL), sangay na samahan ng 85 pambansang samahan at kapisanan ukol sa altapresyon, ay kinilala na higit sa 50% ng mga taong may altapresyon sa buong mundo ay walang kamalayan sa kanilang kondisyon .[92] Para matugunan ang problemang ito, pinamunuan ng WHL ang isang pandaigdigang kamalayan na kampanya sa altapresyon noong 2005 at itinalaga ang Mayo 17 ng bawat taon bilang World Hypertension Day o Pandaigdigang Araw ng Altapresyon (WHD). Sa loob ng nakaraang tatlong taon, mas maraming mga pambansang samahan ang sumali sa WHD at naging mas inobatibo sa kanilang mga aktibidad para mapaabot ang mensahe sa publiko. Noong 2007, may natalang paglahok mula sa 47 miyembrong mg bansa ng WHL. Sa panahon ng linggo ng WHD, ang lahat ng mga bansang ito ay nakipagtulungan sa mga lokal na pamahalaan, propesyonal na samahan, mga hindi pampamahalaang organisasyon, at mga pribadong industriya upang itaguyod ang kamalayan sa altapresyon sa pamamagitan ng iba't-ibang mga media at pampublikong rally. Sa paggamit ng media para sa malawak na bilang ng tao tulad ng Internet at telebisyon, ang mensahe ay naabot ang mahigit sa 250 milyong katao. Habang dumadami ito taon-taon, matatag ang loob ng WHL na halos lahat ng tinatayang 1.5 bilyong mga tao na apektado ng mataas na presyon ng dugo ay maaaring maabot.[93]
Ekonomika
[baguhin | baguhin ang wikitext]Ang altapresyon ang pinaka-karaniwang hindi gumagaling na problemang medikal na nagu-udyok ng maraming pagpapatingin sa pangunahing tagabigay-serbisyo ng pangangalagang pangkalusugan sa Estados Unidos. Tinantiya ng American Heart Association ang direkta at di-direktang mga gastusin ng altapresyon sa $76.6 na bilyon sa 2010.[82] Sa Estados Unidos, ang 80% ng mga taong may altapresyon ay may kamalayan sa kanilang kondisyon at ang 71% ay umiinom ng kontra sa altapresyon na gamot. Gayunpaman, 48% lamang ng mga tao na may kamalayan sa kanilang altapresyon ang may sapat na pamamahala sa kanilang kondisyon.[82] Ang kakulangan sa pagkikilala ng sakit, paggamot, o pagkontrol sa mataas na presyon ng dugo ay maaaring magkompromiso sa pangangasiwa sa altapresyon.[94] Ang mga Tagabigay-serbisyo ng pangangalagang pangkalusugan ay nahaharap sa maraming mga balakid sapagtamo ng pagkontrol sa altapresyon, kasama na ang pagpigil sa pagkuha ng maraming uri ng gamot para lamang maabot ang mga layunin sa presyon ng dugo. Ang mga tao ay nahaharap din sa mga hamon sa pagsunod sa mga schedule sa gamot at pagsasagawa ng mga pagbabago sa pamumuhay. Gayunman, posibleng matamo ang mga layunin sa presyon ng dugo. Ang pagpapababa ng presyon ng dugo ay mababawasan nang malaki ang mga gastusin na may kaugnayan sa pasulong na pangangalagang medikal.[95][96]
Mga sanggunian
[baguhin | baguhin ang wikitext]- ↑ 1.0 1.1 1.2 1.3 Carretero OA, Oparil S (2000). "Essential hypertension. Part I: Definition and etiology". Circulation. 101 (3): 329–35. doi:10.1161/01.CIR.101.3.329. PMID 10645931.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 Chobanian AV, Bakris GL, Black HR; atbp. (2003). "Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure". Hypertension. 42 (6): 1206–52. doi:10.1161/01.HYP.0000107251.49515.c2. PMID 14656957.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 3.0 3.1 3.2 National Clinical Guideline Centre (Agosto 2011). "7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations". Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. p. 102. Inarkibo mula sa orihinal (PDF) noong 2013-07-23. Nakuha noong 2011-12-22.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ 4.0 4.1 4.2 Mancia G, De Backer G, Dominiczak A; atbp. (2007). "2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension". J. Hypertens. 25 (9): 1751–62. doi:10.1097/HJH.0b013e3282f0580f. PMID 17762635.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 5.0 5.1 Williams B, Poulter NR, Brown MJ; atbp. (2004). "Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV". J Hum Hypertens. 18 (3): 139–85. doi:10.1038/sj.jhh.1001683. PMID 14973512.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 6.0 6.1 6.2 Dionne JM, Abitbol CL, Flynn JT (2012). "Hypertension in infancy: diagnosis, management and outcome". Pediatr. Nephrol. 27 (1): 17–32. doi:10.1007/s00467-010-1755-z. PMID 21258818.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Din-Dzietham R, Liu Y, Bielo MV, Shamsa F (2007). "High blood pressure trends in children and adolescents in national surveys, 1963 to 2002". Circulation. 116 (13): 1488–96. doi:10.1161/CIRCULATIONAHA.106.683243. PMID 17846287.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 8.0 8.1 8.2 8.3 "The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents". Pediatrics. 114 (2 Suppl 4th Report): 555–76. 2004. PMID 15286277.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 9.0 9.1 9.2 Fisher ND, Williams GH (2005). "Hypertensive vascular disease". Sa Kasper DL, Braunwald E, Fauci AS; atbp. (mga pat.). Harrison's Principles of Internal Medicine (ika-16th (na) edisyon). New York, NY: McGraw-Hill. pp. 1463–81. ISBN 0-07-139140-1.
{{cite book}}: Explicit use of et al. in:|editor=(tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga patnugot (link) - ↑ 10.0 10.1 Wong T, Mitchell P (2007). "The eye in hypertension". Lancet. 369 (9559): 425–35. doi:10.1016/S0140-6736(07)60198-6. PMID 17276782.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 11.12 11.13 11.14 11.15 11.16 11.17 O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 1-4051-3061-X.
{{cite book}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Papadopoulos DP, Mourouzis I, Thomopoulos C, Makris T, Papademetriou V (2010). "Hypertension crisis". Blood Press. 19 (6): 328–36. doi:10.3109/08037051.2010.488052. PMID 20504242.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 13.0 13.1 13.2 13.3 13.4 Marik PE, Varon J (2007). "Hypertensive crises: challenges and management". Chest. 131 (6): 1949–62. doi:10.1378/chest.06-2490. PMID 17565029.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Gibson, Paul (Hulyo 30, 2009). "Hypertension and Pregnancy". eMedicine Obstetrics and Gynecology. Medscape. Nakuha noong 2009-06-16.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 15.0 15.1 Rodriguez-Cruz, Edwin; Ettinger, Leigh M (Abril 6, 2010). "Hypertension". eMedicine Pediatrics: Cardiac Disease and Critical Care Medicine. Medscape. Nakuha noong 2009-06-16.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ "Global health risks: mortality and burden of disease attributable to selected major risks" (PDF). World Health Organization. 2009. Nakuha noong 10 Pebrero 2012.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (2002). "Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies". Lancet. 360 (9349): 1903–13. doi:10.1016/S0140-6736(02)11911-8. PMID 12493255.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Singer DR, Kite A (2008). "Management of hypertension in peripheral arterial disease: does the choice of drugs matter?". European Journal of Vascular and Endovascular Surgery. 35 (6): 701–8. doi:10.1016/j.ejvs.2008.01.007. PMID 18375152.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Zeng C, Villar VA, Yu P, Zhou L, Jose PA (2009). "Reactive oxygen species and dopamine receptor function in essential hypertension". Clinical and Experimental Hypertension. 31 (2): 156–78. doi:10.1080/10641960802621283. PMID 19330604.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Vasan, RS; Beiser, A, Seshadri, S, Larson, MG, Kannel, WB, D'Agostino, RB, Levy, D (2002 Feb 27). "Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study". JAMA: the journal of the American Medical Association. 287 (8): 1003–10. PMID 11866648.
{{cite journal}}: Check date values in:|date=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ Ang International Consortium for Blood Pressure Genome-Wide Association Studies. Ang mga anyo ng henetiko sa bagong landas ay nakakaimpluwensiya sa presyon ng dugo at panganib ng sakit sa puso. Ang likas na katangian 2011; 478: 103–109 doi:10.1038/nature10405
- ↑ Lifton, RP; Gharavi, AG, Geller, DS (2001 Feb 23). "Molecular mechanisms of human hypertension". Cell. 104 (4): 545–56. PMID 11239411.
{{cite journal}}: Check date values in:|date=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ He, FJ; MacGregor, GA (2009 Jun). "A comprehensive review on salt and health and current experience of worldwide salt reduction programmes". Journal of human hypertension. 23 (6): 363–84. PMID 19110538.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ 24.0 24.1 Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006;24:215-33.
- ↑ Haslam DW, James WP (2005). "Obesity". Lancet. 366 (9492): 1197–209. doi:10.1016/S0140-6736(05)67483-1. PMID 16198769.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Whelton PK, He J, Appel LJ, Cutler JA, Havas S, Kotchen TA; atbp. (2002). "Primary prevention of hypertension: Clinical and public health advisory from The National High Blood Pressure Education Program". JAMA. 288 (15): 1882–8. doi:10.1001/jama.288.15.1882. PMID 12377087.
{{cite journal}}: Explicit use of et al. in:|author=(tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Mesas AE, Leon-Muñoz LM, Rodriguez-Artalejo F, Lopez-Garcia E. The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis. Am J Clin Nutr. 2011;94:1113–26.
- ↑ Vaidya A, Forman JP (2010). "Vitamin D and hypertension: current evidence and future directions". Hypertension. 56 (5): 774–9. doi:10.1161/HYPERTENSIONAHA.109.140160. PMID 20937970.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Sorof J, Daniels S (2002). "Obesity hypertension in children: a problem of epidemic proportions". Hypertension. 40 (4): 441–447. doi:10.1161/01.HYP.0000032940.33466.12. PMID 12364344. Inarkibo mula sa orihinal noong 2012-12-05. Nakuha noong 2009-06-03.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 30.0 30.1 Lawlor, DA; Smith, GD (2005 May). "Early life determinants of adult blood pressure". Current opinion in nephrology and hypertension. 14 (3): 259–64. PMID 15821420.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; 1998:729-49.
- ↑ Grossman E, Messerli FH (2012). "Drug-induced Hypertension: An Unappreciated Cause of Secondary Hypertension". Am. J. Med. 125 (1): 14–22. doi:10.1016/j.amjmed.2011.05.024. PMID 22195528.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Conway J (1984). "Hemodynamic aspects of essential hypertension in humans". Physiol. Rev. 64 (2): 617–60. PMID 6369352.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 34.0 34.1 Palatini P, Julius S (2009). "The role of cardiac autonomic function in hypertension and cardiovascular disease". Curr. Hypertens. Rep. 11 (3): 199–205. PMID 19442329.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). "Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study". Blood Press. 13 (6): 350–4. PMID 15771219.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Folkow B (1982). "Physiological aspects of primary hypertension". Physiol. Rev. 62 (2): 347–504. PMID 6461865.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen H (1992). "The microcirculation and hypertension". J Hypertens Suppl. 10 (7): S147–56. PMID 1291649.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Safar ME, London GM (1987). "Arterial and venous compliance in sustained essential hypertension". Hypertension. 10 (2): 133–9. PMID 3301662.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Schiffrin EL (1992). "Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture". Hypertension. 19 (2 Suppl): II1–9. PMID 1735561.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Chobanian AV (2007). "Clinical practice. Isolated systolic hypertension in the elderly". N. Engl. J. Med. 357 (8): 789–96. doi:10.1056/NEJMcp071137. PMID 17715411.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Zieman SJ, Melenovsky V, Kass DA (2005). "Mechanisms, pathophysiology, and therapy of arterial stiffness". Arterioscler. Thromb. Vasc. Biol. 25 (5): 932–43. doi:10.1161/01.ATV.0000160548.78317.29. PMID 15731494.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Navar LG (2010). "Counterpoint: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension". J. Appl. Physiol. 109 (6): 1998–2000, discussion 2015. doi:10.1152/japplphysiol.00182.2010a. PMC 3006411. PMID 21148349.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Esler M, Lambert E, Schlaich M (2010). "Point: Chronic activation of the sympathetic nervous system is the dominant contributor to systemic hypertension". J. Appl. Physiol. 109 (6): 1996–8, discussion 2016. doi:10.1152/japplphysiol.00182.2010. PMID 20185633.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (2009). "Endothelium-dependent contractions and endothelial dysfunction in human hypertension". Br. J. Pharmacol. 157 (4): 527–36. doi:10.1111/j.1476-5381.2009.00240.x. PMC 2707964. PMID 19630832.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Marchesi C, Paradis P, Schiffrin EL (2008). "Role of the renin-angiotensin system in vascular inflammation". Trends Pharmacol. Sci. 29 (7): 367–74. doi:10.1016/j.tips.2008.05.003. PMID 18579222.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 0-07-147691-1.
{{cite book}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Padwal RS; Hemmelgarn BR; Khan NA; atbp. (2009). "The 2009 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 25 (5): 279–86. doi:10.1016/S0828-282X(09)70491-X. PMC 2707176. PMID 19417858.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Padwal RJ; Hemmelgarn BR; Khan NA; atbp. (2008). "The 2008 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 24 (6): 455–63. doi:10.1016/S0828-282X(08)70619-6. PMC 2643189. PMID 18548142.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Padwal RS; Hemmelgarn BR; McAlister FA; atbp. (2007). "The 2007 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 23 (7): 529–38. doi:10.1016/S0828-282X(07)70797-3. PMC 2650756. PMID 17534459.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Hemmelgarn BR; McAlister FA; Grover S; atbp. (2006). "The 2006 Canadian Hypertension Education Program recommendations for the management of hypertension: Part I – Blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 22 (7): 573–81. doi:10.1016/S0828-282X(06)70279-3. PMC 2560864. PMID 16755312.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Hemmelgarn BR; McAllister FA; Myers MG; atbp. (2005). "The 2005 Canadian Hypertension Education Program recommendations for the management of hypertension: part 1- blood pressure measurement, diagnosis and assessment of risk". Canadian Journal of Cardiology. 21 (8): 645–56. PMID 16003448.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ North of England Hypertension Guideline Development Group (1 Agosto 2004). "Frequency of measurements". Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. p. 53. Inarkibo mula sa orihinal noong 2012-07-14. Nakuha noong 2011-12-22.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ Luma GB, Spiotta RT (2006). "Hypertension in children and adolescents". Am Fam Physician. 73 (9): 1558–68. PMID 16719248.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 54.0 54.1 54.2 Williams, B; Poulter, NR, Brown, MJ, Davis, M, McInnes, GT, Potter, JF, Sever, PS, McG Thom, S, British Hypertension, Society (2004 Mar). "Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV". Journal of human hypertension. 18 (3): 139–85. PMID 14973512.
{{cite journal}}: Check date values in:|date=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ Whelton PK; atbp. (2002). "Primary prevention of hypertension. Clinical and public health advisory from the National High Blood Pressure Education Program". JAMA. 288 (15): 1882–1888. doi:10.1001/jama.288.15.1882. PMID 12377087.
{{cite journal}}: Explicit use of et al. in:|author=(tulong)CS1 maint: date auto-translated (link) - ↑ 56.0 56.1 "NPS Prescribing Practice Review 52: Treating hypertension". NPS Medicines Wise. Setyembre 1, 2010. Inarkibo mula sa orihinal noong Hunyo 26, 2013. Nakuha noong Nobyembre 5, 2010.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Siebenhofer, A; Jeitler, K, Berghold, A, Waltering, A, Hemkens, LG, Semlitsch, T, Pachler, C, Strametz, R, Horvath, K (2011-09-07). Siebenhofer, Andrea (pat.). "Long-term effects of weight-reducing diets in hypertensive patients". Cochrane database of systematic reviews (Online). 9: CD008274. doi:10.1002/14651858.CD008274.pub2. PMID 21901719.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Blumenthal JA; Babyak MA; Hinderliter A; atbp. (2010). "Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular biomarkers in men and women with high blood pressure: the ENCORE study". Arch. Intern. Med. 170 (2): 126–35. doi:10.1001/archinternmed.2009.470. PMID 20101007.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Greenhalgh J, Dickson R, Dundar Y (2009). "The effects of biofeedback for the treatment of essential hypertension: a systematic review". Health Technol Assess. 13 (46): 1–104. doi:10.3310/hta13460. PMID 19822104.
{{cite journal}}: Unknown parameter|doi_brokendate=ignored (|doi-broken-date=suggested) (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Rainforth MV, Schneider RH, Nidich SI, Gaylord-King C, Salerno JW, Anderson JW (2007). "Stress Reduction Programs in Patients with Elevated Blood Pressure: A Systematic Review and Meta-analysis". Curr. Hypertens. Rep. 9 (6): 520–8. doi:10.1007/s11906-007-0094-3. PMC 2268875. PMID 18350109.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Ospina MB; Bond K; Karkhaneh M; atbp. (2007). "Meditation practices for health: state of the research". Evid Rep Technol Assess (Full Rep) (155): 1–263. PMID 17764203.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ He, FJ; MacGregor, GA (2004). "Effect of longer-term modest salt reduction on blood pressure". Cochrane database of systematic reviews (Online) (3): CD004937. PMID 15266549.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ "Your Guide To Lowering Your Blood Pressure With DASH" (PDF). Nakuha noong 2009-06-08.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 64.0 64.1 Nelson, Mark. "Drug treatment of elevated blood pressure". Australian Prescriber (33): 108–112. Nakuha noong Agosto 11, 2010.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Law M, Wald N, Morris J (2003). "Lowering blood pressure to prevent myocardial infarction and stroke: a new preventive strategy" (PDF). Health Technol Assess. 7 (31): 1–94. PMID 14604498. Inarkibo mula sa orihinal (PDF) noong 2011-03-04. Nakuha noong 2014-01-31.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Shaw, Gina (2009-03-07). "Prehypertension: Early-stage High Blood Pressure". WebMD. Nakuha noong 2009-07-03.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Eni C. Okonofua; Kit N. Simpson; Ammar Jesri; Shakaib U. Rehman; Valerie L. Durkalski; Brent M. Egan (Enero 23, 2006). "Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals". Hypertension. 47 (2006, 47:345): 345–51. doi:10.1161/01.HYP.0000200702.76436.4b. PMID 16432045. Nakuha noong 2009-11-22.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 68.0 68.1 68.2 Klarenbach, SW; McAlister, FA, Johansen, H, Tu, K, Hazel, M, Walker, R, Zarnke, KB, Campbell, NR, Canadian Hypertension Education, Program (2010 May). "Identification of factors driving differences in cost effectiveness of first-line pharmacological therapy for uncomplicated hypertension". The Canadian journal of cardiology. 26 (5): e158-63. PMID 20485695.
{{cite journal}}: Check date values in:|date=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ Wright JM, Musini VM (2009). Wright, James M (pat.). "First-line drugs for hypertension". Cochrane Database Syst Rev (3): CD001841. doi:10.1002/14651858.CD001841.pub2. PMID 19588327.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ 70.0 70.1 National Institute Clinical Excellence (Agosto 2011). "1.5 Initiating and monitoring antihypertensive drug treatment, including blood pressure targets". GC127 Hypertension: Clinical management of primary hypertension in adults. Inarkibo mula sa orihinal noong 2013-06-26. Nakuha noong 2011-12-23.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ 71.0 71.1 Sever PS, Messerli FH (2011). "Hypertension management 2011: optimal combination therapy". Eur. Heart J. 32 (20): 2499–506. doi:10.1093/eurheartj/ehr177. PMID 21697169.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ "2.5.5.1 Angiotensin-converting enzyme inhibitors". British National Formulary. Bol. No. 62. Setyembre 2011. Inarkibo mula sa orihinal noong 2021-12-23. Nakuha noong 2011-12-22.
{{cite book}}: Unknown parameter|chapterurl=ignored (|chapter-url=suggested) (tulong)CS1 maint: date auto-translated (link) - ↑ 73.0 73.1 Musini VM, Tejani AM, Bassett K, Wright JM (2009). Musini, Vijaya M (pat.). "Pharmacotherapy for hypertension in the elderly". Cochrane Database Syst Rev (4): CD000028. doi:10.1002/14651858.CD000028.pub2. PMID 19821263.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Aronow WS, Fleg JL, Pepine CJ; atbp. (2011). "ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus documents developed in collaboration with the American Academy of Neurology, American Geriatrics Society, American Society for Preventive Cardiology, American Society of Hypertension, American Society of Nephrology, Association of Black Cardiologists, and European Society of Hypertension". J. Am. Coll. Cardiol. 57 (20): 2037–114. doi:10.1016/j.jacc.2011.01.008. PMID 21524875.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ "CG34 Hypertension - quick reference guide" (PDF). National Institute for Health and Clinical Excellence. 28 Hunyo 2006. Inarkibo mula sa orihinal (PDF) noong 2009-03-13. Nakuha noong 2009-03-04.
{{cite web}}: CS1 maint: date auto-translated (link) - ↑ Calhoun DA; Jones D; Textor S; atbp. (2008). "Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research". Hypertension. 51 (6): 1403–19. doi:10.1161/HYPERTENSIONAHA.108.189141. PMID 18391085.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 77.0 77.1 Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J (2005). "Global burden of hypertension: analysis of worldwide data". Lancet. 365 (9455): 217–23. doi:10.1016/S0140-6736(05)17741-1. PMID 15652604.
{{cite journal}}: CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Kearney PM, Whelton M, Reynolds K, Whelton PK, He J (2004). "Worldwide prevalence of hypertension: a systematic review". J. Hypertens. 22 (1): 11–9. PMID 15106785.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Burt VL; Whelton P; Roccella EJ; atbp. (1995). "Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988–1991". Hypertension. 25 (3): 305–13. PMID 7875754. Inarkibo mula sa orihinal noong 2012-12-05. Nakuha noong 2009-06-05.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 80.0 80.1 Burt VL; Cutler JA; Higgins M; atbp. (1995). "Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population. Data from the health examination surveys, 1960 to 1991". Hypertension. 26 (1): 60–9. PMID 7607734. Inarkibo mula sa orihinal noong 2012-12-20. Nakuha noong 2009-06-05.
{{cite journal}}: Unknown parameter|author-separator=ignored (tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Ostchega Y, Dillon CF, Hughes JP, Carroll M, Yoon S (2007). "Trends in hypertension prevalence, awareness, treatment, and control in older U.S. adults: data from the National Health and Nutrition Examination Survey 1988 to 2004". Journal of the American Geriatrics Society. 55 (7): 1056–65. doi:10.1111/j.1532-5415.2007.01215.x. PMID 17608879.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ 82.0 82.1 82.2 Lloyd-Jones D, Adams RJ, Brown TM; atbp. (2010). "Heart disease and stroke statistics--2010 update: a report from the American Heart Association". Circulation. 121 (7): e46–e215. doi:10.1161/CIRCULATIONAHA.109.192667. PMID 20019324.
{{cite journal}}: Explicit use of et al. in:|author=(tulong); Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) CS1 maint: multiple names: mga may-akda (link) - ↑ Falkner B (2009). "Hypertension in children and adolescents: epidemiology and natural history". Pediatr. Nephrol. 25 (7): 1219–24. doi:10.1007/s00467-009-1200-3. PMC 2874036. PMID 19421783.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Luma GB, Spiotta RT (2006). "Hypertension in children and adolescents". Am Fam Physician. 73 (9): 1558–68. PMID 16719248. Inarkibo mula sa orihinal noong 2008-07-24. Nakuha noong 2014-01-31.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 85.0 85.1 85.2 85.3 85.4 85.5 85.6 85.7 Esunge PM (1991). "From blood pressure to hypertension: the history of research". J R Soc Med. 84 (10): 621. PMC 1295564. PMID 1744849.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ 86.0 86.1 Kotchen TA (2011). "Historical trends and milestones in hypertension research: a model of the process of translational research". Hypertension. 58 (4): 522–38. doi:10.1161/HYPERTENSIONAHA.111.177766. PMID 21859967.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Swales JD, pat. (1995). Manual of hypertension. Oxford: Blackwell Science. pp. xiii. ISBN 0-86542-861-1.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ Postel-Vinay N, pat. (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. p. 213. ISBN 0-471-96788-2.
{{cite book}}: CS1 maint: date auto-translated (link) - ↑ 89.0 89.1 89.2 Dustan HP, Roccella EJ, Garrison HH (Setyembre 1996). "Controlling hypertension. A research success story". Archives of Internal Medicine. 156 (17): 1926–35. doi:10.1001/archinte.156.17.1926. PMID 8823146.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Novello FC, Sprague JM (1957). "Benzothiadiazine dioxides as novel diuretics". J. Am. Chem. Soc. 79 (8): 2028. doi:10.1021/ja01565a079.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Freis ED (1974). "The Veterans Administration Cooperative Study on Antihypertensive Agents. Implications for Stroke Prevention" (PDF). Stroke. 5 (1): 76–77. doi:10.1161/01.STR.5.1.76. PMID 4811316.
{{cite journal}}: CS1 maint: date auto-translated (link) - ↑ Chockalingam A (2007). "Impact of World Hypertension Day". Canadian Journal of Cardiology. 23 (7): 517–9. doi:10.1016/S0828-282X(07)70795-X. PMC 2650754. PMID 17534457.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Chockalingam A (2008). "World Hypertension Day and global awareness". Canadian Journal of Cardiology. 24 (6): 441–4. doi:10.1016/S0828-282X(08)70617-2. PMC 2643187. PMID 18548140.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Alcocer L, Cueto L (2008). "Hypertension, a health economics perspective". Therapeutic Advances in Cardiovascular Disease. 2 (3): 147–55. doi:10.1177/1753944708090572. PMID 19124418. Inarkibo mula sa orihinal noong 2012-12-04. Nakuha noong 2009-06-20.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ William J. Elliott (2003). "The Economic Impact of Hypertension". The Journal of Clinical Hypertension. 5 (4): 3–13. doi:10.1111/j.1524-6175.2003.02463.x. PMID 12826765.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: date auto-translated (link) - ↑ Coca A (2008). "Economic benefits of treating high-risk hypertension with angiotensin II receptor antagonists (blockers)". Clinical Drug Investigation. 28 (4): 211–20. doi:10.2165/00044011-200828040-00002. PMID 18345711.
{{cite journal}}: CS1 maint: date auto-translated (link)
Kawing panlabas
[baguhin | baguhin ang wikitext]- Philippine Society of Hypertension Naka-arkibo 2013-04-09 sa Wayback Machine.
