Pulmonya
| Pneumonia | |
|---|---|
 | |
| X-ray ng dibdib na nagpapakita ng lubhang kitang-kita na hugis kalso na pulmonyang sanhi ng bakterya sa kanang baga. | |
| Espesyalidad | Pulmonology, infectious diseases |
Ang pulmonya ay isang pamamaga na kondisyon ng baga—na pangunahing nakakaapekto sa mga mikroskopikong air sac na kilala bilang alveoli.[1][2] Ito ay karaniwang sanhi ng impeksiyon sa mga birus o bakterya at sa hindi masyadong karaniwang mga mikroorganismo, ilang mga gamot at ibang mga kondisyon tulad ng mga sakit na sanhi ng pag-atake ng sistema ng resistensiya sa katawan.[1][3]
Kasama sa mga karaniwang sintomas ang ubo, pananakit ng dibdib, lagnat, at kapos na paghinga.[4] Ang mga kagamitan para sa pagkilala ng sakit ay kinabibilangan ng mga x-ray at pag-culture sa laway. Mayroong mga bakuna para iwasan ang ilang mga uri ng pulmonya. Ang paggamot ay depende sa nasa ilalim na sanhi. Ang itinuturing na pulmonyang sanhi ng bakterya ay ginagamot ng mga antibyotiko. Kung malala ang pulmonya, ang apektadong tao ay karaniwang ipinapasok sa ospital.
Taun-taon, ang pulmonya ay nakakaapekto sa humigit-kumulang 450 milyong katao, pitong porsiyento ng kabuuan ng mundo, at nagreresulta ng halos 4 na milyong mga kamatayan. Bagaman ang pulmonya ay itinuring ni William Osler sa ika-19 na siglo bilang "ang kapitan ng kamatayan ng tao",[5] ang pagdating ng paggamot ng antibyotiko at mga bakuna sa ika-20 siglo ay nakakita ng mga pagbuti sa kaligtasan ng buhay.[6] Gayunpaman, sa mga mahihirap na bansa, at sa mga matatanda, napakabata at ang hindi gumagaling ang sakit, ang pulmonya ay nananatiling pangunahing sanhi ng kamatayan.[6][7]
Mga palatandaan at sintomas[baguhin | baguhin ang wikitext]
| Symptoms frequency[8] | |
|---|---|
| Sintomas | Frequency |
| Ubo | |
| Pagod | |
| Lagnat | |
| Kapos na paghinga | |
| Laway | |
| Pananakit ng dibdib | |
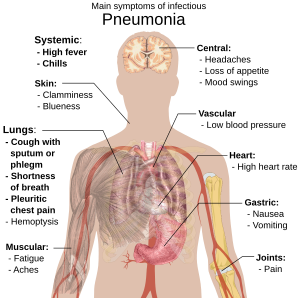
Ang mga taong may nakakahawang pulmonya ay kadalasan mayroong ubong may plema, lagnat na may kasamang giniginaw na nanginginig,kapos na paghinga, matalas o tila sinasaksak na pananakit sa dibdib kapag humihinga ng malalim, at mataas na tulin ng paghinga.[9] Sa matatanda, ang pagkalito ang maaaring pinaka kitang-kita na palatandaan.[9] Ang mga karaniwang palatandaan at sintomas sa mga batang walang pang limang taong gulang ay ang lagnat, ubo, at mabilis o kahirapang huminga.[10]
Ang lagnat ay hindi lubhang partikular, dahil ito ay nangyayari sa maraming ibang mga karaniwang karamdaman, at maaaring wala sa mga mayroong malubhang sakit o malnutrisyon. Bilang karagdagan, kadalasang walang ubo sa mga batang mas bata sa 2 buwang gulang.[10] Ang mas malubhang mga palatandaan at sintomas ay maaaring kabilangan ng: balat na may bahid ng kulay asul, nabawasang pagkauhaw, mga kombulsyon, patuloy na pagsusuka, kasidhian ng temperatura, o nabawasang antas ng kamalayan.[10][11]
Ang mga kaso ng pulmonya na sanhi ng bakterya at birus ay karaniwang mayroong mga magkaparehong sintomas.[12] Ang ilan sa mga sanhi ay iniuugnay sa klasiko, nguni’t hindi partikular na mga katangiang ayon sa klinika. Ang pulmonyang sanhi ng Legionella ay maaaring mangyari nang may kasamang pananakit ng tiyan, pagtatae, o pagkalito,[13] habang ang pulmonyang sanhi ng Streptococcus pneumoniae ay iniuugnay sa kalawangin na kulay ng laway na may kasamang plema,[14] at ang pulmonyang sanhi ng Klebsiella ay maaaring magkaroon ng madugong laway na may kasamang plema na kadalasang inilalarawan bilang "buo-buong halaya".[8] Ang madugong laway na may kasamang plema (kilala bilang hemoptysis) ay maaari ring mangyari kasama ang tuberkulosis, Gram-negative na pulmonya, at mga nana sa baga gayundin ang mas karaniwang malubhang bronchitis.[11] Ang Mycoplasma na pulmonya ay maaaring mangyari na may kasamang pamamaga ng mga kulani sa leeg, pananakit ng kasukasuan, o impeksiyon sa gitnang bahagi ng tainga.[11] Ang pulmonyang sanhi ng birus ay mas karaniwang nagpapakita ng may pumipitong paghinga kaysa sa pulmonyang sanhi ng bakterya.[12]
Sanhi[baguhin | baguhin ang wikitext]

Ang pulmonya ay pangunahing sanhi ng mga impeksiyong dulot ng bakterya o mga birus at mas bihirang dulot ng fungi at mga parasitiko. Bagaman mayroong mahigit sa 100 uri (strain) ng mga nakakahawang nakilalang mga nagdudulot nito (agents), kaunti lamang ang responsable para sa karamihan ng mga kaso. Ang mga impeksiyon na parehong may halong mga birus at bakterya ay maaaring mangyari sa hanggang sa 45% ng mga impeksiyon sa mga bata at 15% ng mga impeksiyon sa mga nasa hustong gulang.[6] Ang isang nagdudulot nito (causative agent) ay hindi maaaring ihiwalay sa humigit-kumulang na kalahati ng mga kaso sa kabila ng maingat na pagsusuri.[15]
Ang katawagang pulmonya ay mas malawak na inilalapat kung minsan sa anumang kondisyon na nagreresulta sa pamamaga ng mga baga (halimbawa sanhi ng mga sakit na dulot ng sistema na panlaban sa sakit, mga paso dulot ng kemikal o mga reaksiyon sa gamot); gayunpaman, ang pamamagang ito ay mas wastong tinutukoy bilang pneumonitis.[16][17] Ang mga nakakahawang bagay (infective agents) ay hinati sa "karaniwan" at "hindi karaniwan" ayon sa kasaysayan batay sa kanilang ipinapalagay na mga pagkakaroon nito, nguni’t hindi sinusuportahan ng ebidendsiya ang pagkilalang ito, kung kaya hindi na ito binibigyang-diin.[18]
Ang mga kondisyon at salik ng panganib na maaaring madaling kapitan ng pulmonya ay kinabibilangan ng: paninigarilyo, kabiguang protektahan laban sa impeksiyon ng sistema ng resistensiya, pagkagumon sa alak, talamak na nakakahawang sakit sa baga, hindi gumagaling na sakit sa bato, at sakit sa atay.[11] Ang paggamit ng mga gamot na pampigil sa asido tulad mga proton-pump inhibitor o mga H2 blocker- ay iniuugnay sa mataas na panganib[19] ng pulmonya. Ang katandaan ay maaari ring madaling kapitan ng pulmonya.[11]
Bakterya[baguhin | baguhin ang wikitext]
Bakterya ang pinaka-karaniwang sanhi ng community-acquired pneumonia (pulmonyang nakuha sa komunidad) (CAP), kung saan ang Streptococcus pneumoniae ay ihiniwalay ang 50% ng mga kaso.[20][21] Ang ibang karaniwang hiniwalay na mga bakterya ay kinabibilangan ng: Haemophilus influenzae sa 20%, Chlamydophila pneumoniae sa 13%, at Mycoplasma pneumoniae sa 3% ng mga kaso;[20] Staphylococcus aureus; Moraxella catarrhalis; Legionella pneumophila at Gram-negative bacilli.[15] Ang ilang mga lumalaban sa gamot na bersyon ng mga impeksiyong nasa itaas ay nagiging mas karaniwan, kabilang ang lumalaban sa gamot na Streptococcus pneumoniae (DRSP) at methicillin-resistant Staphylococcus aureus(MRSA).[11]
Ang pagkalat ng mga organismo ay tumataas ang probablidad kapag mayroong mga salik ng panganib.[15] Ang pagkagumon sa alak ay iniuugnay sa Streptococcus pneumoniae, mga organismong nabubuhay ng walang oxygen at Mycobacterium tuberculosis; pinapataas ng paninigarilyo ang probabilidad ng mga epekto ng Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, at Legionella pneumophila. Ang pagkakalantad sa mga ibon ay iniuugnay sa Chlamydia psittaci; ang mga hayop sa bukid ay iniuugnay sa Coxiella burnetti; pagkuha ng mga laman ng tiyan sa pamamagitan ng mga organismong nabubuhay ng walang oxygen; at cystic fibrosis sa Pseudomonas aeruginosa at Staphylococcus aureus.[15] Ang Streptococcus pneumoniae ay mas karaniwan sa taglamig,[15] at dapat paghinalaan sa mga taong naglalabas ng marami mga organismong nabubuhay ng walang oxygen.[11]
Mga birus[baguhin | baguhin ang wikitext]
Sa mga nasa hustong gulang, ang mga birus ang responsible para sa humigit-kumulang na ikatlo[6] at sa mga bata para sa 15% ng mga kaso ng pulmonya.[22] Kabilang sa mga karaniwang sangkot na bagay ang: mga rhinobirus, coronabirus, birus ng trangkaso,respiratory syncytial virus (RSV), adenobirus, at parainfluenza.[6][23] Ang Herpes simplex na birus ay bihirang magdulot ng pulmonya, maliban sa mga grupong tulad ng: mga bagong panganak, mga taong may kanser, mga tatanggap ng transplant, at mga taong may malaking nasunog na bahagi.[24] Ang mga tao na kasunod ng pag-transplant ng bahagi ng katawan o kung hindi man ay ang mga may mahinang sistema ng resistensiya ay nagpapakita ng mataas na bilang ng cytomegalobirus na pulmonya.[22][24] Ang mga mayroong impeksiyong sanhi ng birus ay maaaring pangalawang maimpeksiyon ng bakteryang Streptococcus pneumoniae, Staphylococcus aureus, o Haemophilus influenzae, lalo na kapag mayroong ibang mga problema sa kalusugan.[11][22] Ang iba’t-ibang mga birus ay nangingibabaw sa iba’t-ibang mga panahon ng taon, halimbawa sa panahon ng trangkaso, maaaring maging responsable ang trangkaso para sa mahigit sa kalahati ng lahat ng kaso na sanhi ng birus.[22] Ang pagkalat ng ibang mga birus ay nangyayari rin paminsan-minsan, kabilang ang mga hantabirus at coronabirus.[22]
Fungi[baguhin | baguhin ang wikitext]
Ang pulmonyang sanhi ng fungus ay hindi karaniwan, nguni’t mas karaniwang nangyayari sa mga indibiduwal na mayroong huminang mga sistema ng resistensiya dahil sa AIDS, mga gamot na pampahina ng sistema ng resistensiya, o ibang mga medical na problema.[15][25] Ito ay pinakamadalas na sanhi ng Histoplasma capsulatum, blastomyces, Cryptococcus neoformans, Pneumocystis jiroveci, at Coccidioides immitis. Ang Histoplasmosis ay pinaka-karaniwan sa Mississippi River basin, at ang coccidioidomycosis ay pinaka-karaniwan sa Timog-kanluran ng Estados Unidos.[15] Ang dami ng mga kaso ay tumaas sa huling bahagi ng kalahati ng ika-20 siglo dahil sa tumataas na paglalakbay at mga bilang ng pagpigil sa pagtugon ng sistema ng resistensiya sa populasyon (immunosuppression).[25]
Mga parasitiko[baguhin | baguhin ang wikitext]
Ang iba’t-ibang mga parasitiko ay maaaring makaapekto sa mga baga, kabilang ang: Toxoplasma gondii, Strongyloides stercoralis,Ascaris lumbricoides, at Plasmodium malariae.[26] Ang mga organismong ito ay karaniwang pumapasok sa katawan sa pamamagitan ng direktang pagkakadikit sa balat, paglanghap, o sa pamamagitan ng isang insektong nagdadala ng organismong nagdudulot ng sakit.[26] Maliban sa Paragonimus westermani, karamihan sa mga parasitiko ay hindi nakakaapekto bilang partikular sa mga baga nguni’t nadadamay ang mga baga bilang pangalawa sa ibang mga lugar.[26] Ang ibang mga parasitiko, lalo na ang mga kabilang sa Ascaris at Strongyloides na grupo, ay humihikayat ng eosinophilic na reaksiyon, na maaaring magresulta sa eosinophilic na pulmonya.[26] Sa ibang mga impeksiyon, tulad ng malarya, ang pagkakasangkot ng baga ay pangunahing dahil sa cytokine-induced systemic inflammation (pamamaga sanhi ng cytokine).[26] Sa maunlad na bansa ang mga impeksiyon na ito ay pinaka-karaniwan sa mga taong bumabalik mula sa paglalakbay o sa mga imigrante.[26] Sa buong mundo ang mga impeksiyon na ito ay pinaka-karaniwan sa mga may mahinang sistema ng resistensiya.[27]
Mula sa hindi alam na sanhi[baguhin | baguhin ang wikitext]
Ang pulmonya sa puwang sa mga tisiyu na hindi alam ang sanhi o ang hindi nakakahawang pulmonya [28] ay isang klase ng mga diffuse lung disease (sakit sa baga). Ang mga ito ay kinabibilangan ng: diffuse alveolar damage, organizing na pulmonya, hindi tiyak na interstitial na pulmonya, lymphocytic interstitial na pulmonya, desquamative interstitial na pulmonya, respiratory bronchiolitis interstitial na sakit sa baga, at karaniwang interstitial na pulmonya.[29]
Mga pagbabago sa paggana ng katawan sanhi ng sakit[baguhin | baguhin ang wikitext]
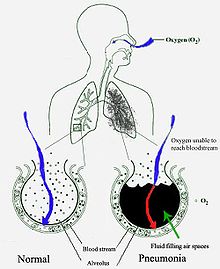
Ang pulmonya ay kadalasang nagsisimula bilang isang impeksiyon sa itaas na bahagi ng daanan ng hangin para sa paghinga na pumupunta sa ibabang bahagi ng daanan ng hangin.[30]
Sanhi ng birus[baguhin | baguhin ang wikitext]
Maaaring makarating sa baga ang mga birus sa pamamagitan ng maraming iba’t-ibang daan. Ang respiratory syncytial virus (birus na nagdudulot ng impeksiyon sa paghinga) ay karaniwang nakukuha kapag hinahawakan ng mga tao ang mga kontaminadong bagay at pagkatapos hinahawakan nila ang kanilang mga mata o ilong.[22] Ang ibang mga impeksiyon ng birus ay nangyayari kapag ang mga kontaminadong maliit na patak na dala ng hangin ay nalanghap sa pamamagitan ng bibig o ilong.[11] Kapag nasa itaas na bahagi ng daanan ng hangin maaaring pumunta ang birus sa baga, kung saan nila inaatake ang gilid ng mga selula sa mga daanan ng hangin, alveoli, o lung parenchyma (mga gumaganang bahagi ng baga).[22] Ang ilan sa mga birus tulad ng tigdas at herpes simplex ay maaaring makarating sa baga sa pamamagitan ng dugo.[31] Ang pagsalakay sa baga ay maaaring humantong sa iba-ibang mga antas ng pagkamatay ng selula.[22] Kapag tumugon ang sistema ng resistensiya sa impeksiyon, maaaring magkaroon ng higit pang pinsala sa baga.[22] Ang mga puting selula ng dugo, higit sa lahat ang mga selulang may iisang nuklear, ay pangunahing lumilikha ng pamamaga.[31] Gayundin ang pagpinsala sa baga, maraming mga birus ang sabay-sabay na nakakaapekto sa ibang mga bahagi ng katawan at kaya, sinisira ang ibang mga paggana ng katawan. Ang mga birus ay ginagawa ring mas madaling kapitan ng mga impeksiyong sanhi ng bakterya ang katawan; sa ganitong paraan ang pulmonyang sanhi ng bakterya ay maaaring lumitaw bilang isang kasabay na umiiral na kondisyon.[23]
Sanhi ng bakterya[baguhin | baguhin ang wikitext]
Karamihan sa mga bakterya ay pumapasok sa baga sa pamamagitan ng maliit na mga paglanghap ng mga organismo na namamalagi sa lalamunan o ilong.[11] Kalahati ng normal na mga tao ang mayroong mga maliliit na paglanghap na ito habang natutulog.[18] Habang ang lalamunan ay palaging mayroong bakterya, ang mga maaaring makahawa ay namamalagi lamang doon ng ilang panahon at sa ilalim ng ilang mga kondisyon.[18] Ang kaunti sa mga uri ng bakterya tulad ng Mycobacterium tuberculosis at Legionella pneumophila ay nakakarating sa baga sa pamamagitan ng kontaminadong maliliit na patak na dala ng hangin.[11] Ang mga bakterya ay maaari ring kumalaw sa pamamagitan ng dugo.[12] Kapag nasa baga na, maaaring salakayin ng bakterya ang mga puwang sa pagitan ng mga selula at alveoli, kung saan ang mga macrophage at mga neutrophil (mga depensibong puting selula) ay sinusubukang gawing inaktibo ang bakterya.[32] Ang mga neutrophil ay naglalabas rin ng mga cytokine, na nagdudulot ng isang pangkalahatang pag-aktiba sa sistema ng resistensiya.[33] Ito ay humahantong sa lagnat, panginginig, at pagkapagod na karaniwan sa pulmonyang sanhi ng bakterya.[33] Ang mga neutrophil, bakterya, at likidong mula sa nakapaligid na daluyan ng dugo ay pinupuno ang alveoli na nagreresulta sa pagiging matigas na nakikita sa X-ray sa dibdib.[34]
Pagkilala sa sakit[baguhin | baguhin ang wikitext]
Ang pulmonya ay karaniwang nalalaman batay sa kombinasyon ng mga pisikal na palatandaan at isang X-ray sa dibdib.[35] Gayunpaman, ang nasa ilalim na sanhi ay maaaring mahirap makumpirma, dahil walang tiyak na pagsusuri na maaaring makilala ang kaibahan ng pinagmulan na sanhi o hindi sanhi ng bakterya.[6][35] Tinukoy ng The World Health Organization ang pulmonya sa mga bata ayon sa obserbasyon sa klinika batay sa alinman sa isang ubo o kahirapan sa huminga at isang mabilis na paghinga, nakapasok na hitsura ng dibdib, o bumabang antas ng kamalayan.[36] Ang mabilis na paghinga ay tinutukoy bilang mas mataas sa 60 paghinga kada minuto sa mga batang wala pang 2 buwang gulang, 50 paghinga kada minuto sa mga batang 2 buwan hanggang 1 taong gulang, o mahigit sa 40 paghinga kada minuto sa mga batang 1 hanggang 5 taong gulang.[36] Sa mga bata, ang tumaas na bilis ng paghinga at nakapasok na hitsura ng dibdib ay mas sensitibo kaysa marinig ang mga langutngot ng dibdib gamit ang isang stethoscope.[10]
Sa mga nasa hustong gulang, ang mga imbestigasyon sa pangkalahatan ay hindi kinakailangan sa mga katamtamang kaso[37]: mayroong napakababang panganib ng pulmonya kung ang lahat ng vital sign (mga palatandaan na buhay ang isang tao) at pakikinig sa tunog ng dibdib gamit ang stethoscope ay normal.[38] Sa mga taong nangangailangang maospital, ang pulse oximetry (sumusubaybay sa antas ng oxygen sa dugo), radiography ng dibdib at mga pagsusuri sa dugo—kabilang ang isang kumpletong blood count, mga serum elektrolyte, lebel ng C-reactive na protina at malamang na mga pagsusuri sa paggana ng atay—ay inirerekomenda.[37] Ang pagkilala sa karamdamang katulad ng trangkaso ay maaaring gawin batay sa mga palatandaan at sintomas; gayunpaman, ang pagpapatunay ng pagkakaroon ng trangkaso ay nangangailangan ng pagsusuri.[39] Kaya, ang paggamot ay kadalasang batay sa pagkakaroon ng trangkaso sa komunidad o isang mabilis na pagsusuri ng trangkaso.[39]
Pisikal na eksaminasyon[baguhin | baguhin ang wikitext]
Ang pisikal na eksaminasyon ay maaaring magpakita kung minsan ng mababang presyon ng dugo, mabilis na pagtibok ng puso o mababang oxygen saturation (dami ng oxygen).[11] Ang bilis ng paghinga ay maaaring mas mabilis kaysa sa normal at ito ay maaaring mangyari ng isa o dalawang araw bago ang ibang mga palatandaan.[11][18] Ang eksaminasyon ng dibdib ay maaaring normal, nguni’t maaaring magpakita ng bumabang pag-alsa ng dibdib sa apektadong bahagi. Ang maaligasgas na mga tunog mula mas malaking mga daanan ng hangin na dinadala sa pamamagitan ng namamagang baga ay tinatawag na paghinga sabronchi, at naririnig sa pakikinig ng tunog sa loob ng baga gamit ang isang stethoscope.[11] Ang mga langutngot (mga pagkalantog) ay maaaring marinig sa apektadong lugar sa panahon ng paghinga ng malalim.[11] Ang Pagtapik ay maaaring gawin sa apektadong baga, at pataasin, kaysa bawasan, kinikilala ng alingawngaw ng boses ang pulmonya mula sa pleural effusion (labis na likido sa pleura sa baga).[9]
Imaging[baguhin | baguhin ang wikitext]
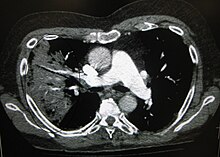
Ang isang radiograph ng dibdib ay kadalasang ginagamit sa pagkilala ng sakit.[10] Sa mga taong may katamtamang sakit, kailangan lamang ang imaging sa mga mayroong posibilidad ng komplikasyon, ang mga hindi gumaling sa paggamot, o kung saan ang sanhi ay hindi tiyak.[10][37] Kung ang isang tao ay sapat na may sakit para mangailangan ng pagkakaospital, inirerekomenda ang isang radiograph ng dibdib.[37] Ang mga natuklasan ay hindi palaging kaugnay sa kalubhaan ng sakit at hindi umaasa sa pagkakaiba sa pagitan ng impeksiyon na sanhi ng bakterya at ang impeksiyong sanhi ng birus.[10]
Ang mga presentasyon ng X-ray ng pulmonya ay maaaring uriin bilang lobar pneumonia (pulmonyang naapektuhan ang isa o higit pang mga lobe ng baga), bronchopneumonia (pamamaga ng baga) (kilala rin bilang lobular pneumonia), at interstitial na pulmonya.[40] Ang pulmonyang sanhi ng bakterya, na nakuha sa komunidad, ay karaniwang nagpapakita ng pamamaga o paninigas ng isang lobe ng baga na binubuo ng bahagi na kilala bilang lobar pneumonia (pulmonyang naapektuhan ang isa o higit pang mga lobe ng baga).[20] Gayunpaman, maaaring mag-iba ang mga matutuklasan, at ang ibang mga pattern ay karaniwan sa ibang mga uri ng pulmonya.[20] Ang pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia) ay maaaring magpakita ng pangunahing mga bilateral opacities (diperensiya) sa ibabang bahagi ng mga baga at sa kanang bahagi.[20] Ang mga radiograph ng pulmonyang sanhi ng birus ay maaaring lumabas na normal, labis na malaki ang baga, mayroong mga bahagi ng baga na may patse-patse, o na naroon katulad ng pulmonyang sanhi ng bakterya na mayroong pamamaga o paninigas ng lobe ng baga.[20] Ang mga natuklasan ayon sa radiology ay maaaring wala sa mga maagang yugto ng sakit, lalo na sa pagkakaroon ng pagkaubos ng tubig sa katawan; o maaaring mahirap bigyang-kahulugan sa mga napakataba o mayroong kasaysayan ng sakit sa baga.[11] Ang isang CT scan ay maaaring magbigay ng karagdagang impormasyon sa hindi tiyak na mga kaso.[20]
Mikrobiyolohiya[baguhin | baguhin ang wikitext]
Sa mga pasyenteng pinamamahalaan sa komunidad, ang pagtukoy sa nagdudulot na bagay ay hindi mabisa at sa karaniwan hindi nababago ang pamamahala.[10] Para sa mga taong hindi tumutugon sa paggamot, dapat isaalang-alang ang pag-culture sa laway, at ang pag-culture para sa Mycobacterium tuberculosis ay dapat isagawa sa mga taong mayroong hindi gumagaling na ubong may plema.[37] Ang pagsusuri para sa ibang partikular na mga organismo ay maaaring irekomenda sa panahon ng paglaganap ng sakit, para sa mga kadahilanan ng kalusugan ng publiko.[37] Sa mga naospital para sa malubhang sakit, ang kapwa laway at mga pag-culture sa dugo ay inirerekomenda,[37] gayundin ang pagsusuri sa ihi para sa mga antigen (substansiyang lumilikha ng pangontra sa sakit) para sa Legionella at Streptococcus.[41] Ang mga impeksiyong sanhi ng birus ay maaaring kumpirmahin sa pamamagitan ng pagtuklas ng alinman sa birus o mga antigen (substansiyang lumilikha ng pangontra sa sakit) gamit ang pag-culture o polymerase chain reaction(PCR), higit sa ibang mga pamamaraan.[6] Ang nagdudulot na bagay ay natutukoy lamang sa 15% ng mga kasong may karaniwang mga mikrobyolohikal na pagsusuri.[9]
Pag-uuri[baguhin | baguhin ang wikitext]
Ang pneumonitis ay tumutukoy sa pamamaga; ang pulmonya ay tumutukoy sa pneumonitis, karaniwan dahil sa impeksiyon ngunit minsan hindi nakakahawa, na mayroong karagdagang tampok na pulmonary consolidation (pamamaga o paninigas ng malambot na tisiyu sa baga).[42] Ang pulmonya ay pinaka-karaniwang inuuri sa pamamagitan ng kung saan o kung paano ito nakuha: nakuha sa komunidad,pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia), may kaugnayan sa pangangalagang pangkalusugan, nakuha sa ospital, at pulmonyang may kaugnayan sa ventilator.[20] Maaari rin itong uriin sa pamamagitan ng apektadong bahagi ng baga: lobar pneumonia (pulmonya sa lobe ng baga), bronchial pneumonia (pamamaga ng mga bronchiole sa baga) at acute interstitial pneumonia (malubhang pulmonya sa tisiyu sa pagitan ng selula);[20] o sa pamamagitan ng organismong nagdudulot ng sakit.[43] Ang pulmonya sa mga bata bilang karagdagan ay maaaring uriin batay sa mga palatandaan at sintomas bilang hindi malubha, malubha, o napakalubha.[44]
Pagkilala sa sakit para tukuyin ang mga sanhi[baguhin | baguhin ang wikitext]
Maraming mga sakit ang maaaring magpakita ng mga parehong palatandaan at sintomas sa pulmonya, tulad ng: chronic obstructive pulmonary disease (talamak na nakakahawang sakit sa baga), hika, pulmonary edema (pagkakaroon ng tubig sa baga), bronchiectasis (paglapad ng mga bronchi), kanser sa baga, at pulmonary emboli (pagbara sa pangunahing arterya ng baga).[9] Hindi katulad ng pulmonya, ang hika at COPD ay karaniwang lumilitaw ng may sumisipol na paghinga, ang pulmonary edema (pagkakaroon ng tubig sa baga) ay lumilitaw ng may isang hindi normal na elektrokardyogram, ang kanser at bronchiectasis (paglapad ng mga bronchi) ay lumilitaw ng may matagal na ubo, at ang pulmonary emboli (pagbara sa pangunahing arterya ng baga) ay lumilitaw ng may malubhang pagsisimula ng masakit na pananakit sa dibdib at kapos na paghinga.[9]
Pag-iwas[baguhin | baguhin ang wikitext]
Ang pag-iwas ay kinabibilangan ng pagbabakuna, mga maka-kalikasang pamamaraan at naaangkop na paggamot ng ibang mga problemang pangkalusugan.[10] Pinaniniwalaan na kung ang naaangkop na mga pamamaraang pang-iwas ay itinatag sa buong mundo, ang pagkamatay sa mga bata ay mababawasan ng 400,000 at kung nagkaroon ng wastong paggamot sa buong daigdig, ang mga pagkamatay sa pagkabata ay mababawasan ng isa pang 600,000.[12]
Pagbabakuna[baguhin | baguhin ang wikitext]
Iniiwasan ng pagbabakuna ang ilang mga pulmonyang sanhi ng bakterya at birus sa parehong mga bata at nasa hustong gulang. Ang mga bakuna para sa trangkaso ay katamtamang mabisa laban sa trangkaso A at B.[6][45] Ang Sentro para sa Pagkontrol ng Sakit at Pag-iwas (Center for Disease Control and Prevention) (CDC) ay inirerekomenda ang taunang pagbabakuna para sa bawa’t tao na 6 na buwan at mas matanda pa.[46] Ang pagbabakuna sa mga manggagawa para sa pangangalagang pangkalusugan ay binabawasan ang panganib ng pulmonyang sanhi ng birus sa kanilang mga pasyente.[41] Kapag nangyayari ang paglaganap ng trangkaso, ang mga gamot na tulad ng amantadine o rimantadine ay maaaring pigilan ang kondisyon.[47] Hindi alam kung ang zanamivir o oseltamivir ay mabisa dahil sa katunayan na ang kompanyang gumagawa ng oseltamivir ay tumangging ilabas ang datos ng pagsubok para sa malayang pagsusuri.[48]
Ang mga pagbabakuna laban sa Haemophilus influenzae at Streptococcus pneumoniae ay mayroong magandang ebidensiya para suportahan ang kanilang gamit.[30] Ang pagbabakuna sa mga bata laban sa Streptococcus pneumoniae ay humantong sa nabawasang pangyayari ng mga impeksiyon na ito sa mga nasa hustong gulang, dahil marami sa mga nasa hustong gulang ay nakakuha ng mga impeksiyon mula sa mga bata. Mayroong bakuna sa Streptococcus pneumoniae para sa mga nasa hustong gulang, at napag-alaman na binabawasan ang panganib ng invasive pneumococcal disease (impeksiyong sanhi ng bakteryang pneumococcus).[49] Ang ibang pang mga bakuna na nariyan para suportahan ang nagpoprotektang epekto laban sa pulmonya ay kinabibilangan ng: pertussis (tuluy-tuloy na pag-ubo), varicella, at tigdas.[50]
Iba pa[baguhin | baguhin ang wikitext]
Ang pagtigil sa paninigarilyo[37] at pagbawas sa polusyon sa hangin sa loob ng bahay, tulad ng mula sa pagluluto sa loob ng bahay gamit ang kahoy o dumi ng hayop, ay parehong inirerekomenda.[10][12] Ang paninigarilyo ay tila ang iisang pinakamalaking salik ng panganib para sa pulmonyang sanhi ng pneumococcus sa ibang paraan sa mga nasa hustong gulang.[41] Ang kalinisan sa kamay at pag-ubo sa sariling manggas ay maaari ring mabisang pamamaraan ng pag-iwas.[50] Ang pagsusuot ng mga surgical mask ng mga may sakit ay maaari ring iwasan ang karamdaman.[41]
Ang wastong paggamot ng nasa ilalim na mga karamdaman (tulad ng HIV/AIDS, diabetes mellitus, at malnutrisyon) ay maaaring bawasan ang panganib ng pulmonya.[12][50][51] Sa mga batang mas bata sa 6 na buwang gulang hindi kasama ang pagpapasuso ay binabawasan ang parehong panganib at kalubhaan ng sakit.[12] Sa mga mayroong HIV/AIDS at bilang ng CD4 na mas mababa sa 200 selula kada mikro-litro ang antibiyotiko na trimethoprim/sulfamethoxazole ay binabawasan ang panganib ng Pneumocystis pneumonia[52] at maaari ring maging kapaki-pakinabang para sa pag-iwas sa mga humina ang sistema ng resistensiya nguni’t walang HIV.[53]
Ang pagsusuri sa mga kababaihan para sa Group B Streptococcus at Chlamydia trachomatis, at pagbibigay ng paggamot gamit ang antibiyotiko, kung kinakailangan, ay binabawasan ang mga bilang ng pulmonya sa mga sanggol;[54][55] ang mga pang-iwas na pamamaraan para sa pagsasalin ng HIV mula sa ina papunta sa anak ay maaaring mabisa rin.[56] Ang paghigop sa bibig at lalamunan ng mga sanggol ng may bahid ng meconium na amniotic fluid ay natuklasang hindi mababawasan ang bilang ng pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia) at maaaring magdulot ng malamang na pinsala,[57] kaya ang kasanayan na ito ay hindi inirerekomenda sa karamihan ng mga sitwasyon.[57] Sa mahinang matatanda ang mabuting pangangalaga sa bibig ay maaaring pababain ang pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia).[58]
Pamamahala[baguhin | baguhin ang wikitext]
| CURB-65 | |
|---|---|
| Sintomas | Puntos |
| Confusion (Pagkalito) | |
| Urea (Ihi)>7 mmol/l | |
| Respiratory rate (Bilis ng paghinga)>30 | |
| SBP<90mmHg, DBP<60mmHg | |
| Age>=65 | |
Sa karaniwan, ang mga iniinom na antibiyotiko, simpleng analgesic, at likido ay sapat para sa kumpletong paglutas.[37] Gayunpaman, ang mga mayroong medikal na kondisyon, ang matatanda, o ang gma mayroong malaking kahirapan sa paghinga ay maaaring mangailangan ng mas makabagong pangangalaga. Kung magiging malala ang mga sintomas, ang pulmonya ay hindi bubuti sa paggamot sa tahanan, o magkakaroon ng mga komplikasyon, maaaring kailanganin ang pagkakaospital.[37] Sa buong mundo, halos 7–13% ng mga kaso sa mga bata ang nagreresulta sa pagkakaospital[10] habang sa maunlad na bansa, sa pagitan ng 22 at 42% ng mga nasa hustong gulang na mayroong pulmonyang nakuha sa komunidad ang ipinapasok sa ospital.[37] Ang CURB-65 score ay kapaki-pakinabang para sa pagtukoy ng pangangailangan para sa pagpasok ng mga nasa hustong gulang sa ospital.[37] Kung ang puntos ay 0 o 1, ang mga tao ay karaniwang maaaring pamahalaan sa tahanan, kung ito ay 2, ang isang maikling pamamalagi sa ospital o malapit na follow-up ay kinakailangan, kung ito ay 3–5 inirerekomenda ang pagpapaospital.[37] Sa mga bata, ang mga mayroong ang baga ay hindi makakuha ng sapat na oxygen o ang dami ng oxygen ay mas mababa sa 90% ay dapat masopital.[59] Ang paggamit ng chest physiotherapy sa pulmonya ay hindi pa natukoy.[60] Ang Non-invasive ventilation (mekanikal na bentilasyon gamit ang mask sa mukha) ay maaaring kapaki-pakinabang sa mga ipinasok sa intensive care unit.[61] Ang gamot sa ubo na maaaring bilhin ng walang reseta ay hindi pa napatunayang mabisa [62] pati na rin ang paggamit ng zinc sa mga bata.[63] Walang sapat na ebidensiya para sa mucolytics (mga panunaw sa plema).[62]
Sanhi ng bakterya[baguhin | baguhin ang wikitext]
Pinapabuti ng mga antibiyotiko ang mga kinahinatnan ng mga pulmonyang sanhi ng bakterya.[64] Ang pagpili sa antibiyotiko ay depende sa simula sa mga katangian ng taong naapektuhan, tulad ng edad, nasa ilalim na kalusugan, at ang lokasyon kung saan nakuha ang impeksiyon. Sa UK, ang empiric treatment (paggamot batay sa obserbasyon) ng may amoxicillin ay inirerekomenda bilang unang pipiliin para sa pulmonyang nakuha sa komunidad, at ang doxycycline o clarithromycin bilang mga alternatibo.[37] Sa Hilagang Amerika, kung saan ang "hindi karaniwang" mga anyo ng pulmonyang nakuha sa komunidad ay mas karaniwan, ang mga macrolide (tulad ng azithromycin o erythromycin), at doxycycline ay pinalitan ang amoxicillin bilang unang pipiliing paggamot sa mga nasa hustong gulang na hindi mamamalagi sa ospital.[21][65] Sa mga batang mayroong hindi malubha o katamtaman na mga sintomas, ang amoxicillin ay nananatiling unang pipiliin.[59] Ang paggamit ng fluoroquinolones (gamot na pampatay sa bakterya) sa mga hindi komplikadong kaso ay hindi hinihikayat dahil sa mga alalahanin tungkol sa mga epekto ng gamot na ito at lumilikha ng paglaban dahil sa walang mas mabuting klinikal na kapakinabangan.[21][66] Ang tagal ng paggamot sa karaniwan ay pito hanggang sampung araw, nguni’t ipinapakita ng dumadaming ebidensiya na ang mas maikling panahon (tatlo hanggang limang araw) ay kasing bisa rin.[67] Inirerekomenda para sa pulmonyang nakuha sa ospital kabilang ang ikatlo at ikaapat na henerasyon ng cephalosporins, mga carbapenem, fluoroquinolone, aminoglycoside, atvancomycin.[68] Ang mga antibiyotikong ito ay kadalasang ibinibigay sa pamamagitan ng ugat at ginagamit nang magkasama.[68] Sa mga ginamot sa ospital, mahigit sa 90% ang bumubuti sa mga inisyal na antibiyotiko.[18]
Sanhi ng birus[baguhin | baguhin ang wikitext]
Ang mga neuraminidase inhibitor ay maaaring gamitin para gamutin ang pulmonyang sanhi ng birus na dulot ng mga birus ng trangkaso (trangkaso A at trangkaso B).[6] Walang partikular na laban sa birus na mga gamot ang inirerekomenda para sa iba pang mga uri ng mga pulmonyang nakukuha sa komunidad kabilang ang SARS coronabirus, adenobirus, hantabirus, at parainfluenza na birus.[6] Ang Trangkaso A ay maaaring gamutin ng rimantadine o amantadine, habang ang trangkaso A o B ay maaaring gamutin ng oseltamivir, zanamivir o peramivir.[6] Ito ay pinaka-kapaki-pakinabang kung ang mga ito ay sisimulan sa loob ng 48 oras ng pagsisimula ng mga sintomas.[6] Karamihan sa mga H5N1 na trangkaso A, kilala rin bilang avian na trangkaso o "bird flu," ay nagpakita ng paglaban sa rimantadine at amantadine.[6] Ang paggamit ng mga antibiyotiko sa pulmonyang sanhi ng birus ay inirerekomenda ng ilang mga dalubhasa dahil ito ay imposibleng hindi isama ang komplikadong impeksiyon na sanhi ng bakterya.[6] Inirerekomenda ng British Thoracic Society na huwag bigyan ng mga antibiyotiko ang mga may katamtamang sakit.[6] Ang paggamit ng mga corticosteroid ay pinagtatalunan.[6]
Paglanghap ng isang bagay papunta sa baga (aspiration)[baguhin | baguhin ang wikitext]
Sa pangkalahatan, ang pamamaga ng baga sanhi ng nalanghap na kemikal ay karaniwang ginagamot ng mga antibiyotiko na iminumungkahi lamang para sa pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia).[69] Ang pagpili ng antibiyotiko ay magiging depende sa maraming mga salik, kabilang ang pinaghihinalaang organismong nagdudulot nito at kung ang pulmonya ay nakuha sa komunidad o nabuo sa lugar ng ospital. Ang karaniwang mga opsyon ay kinabibilangan ng clindamycin, ang magkasamang beta-lactam na antibiyotiko at metronidazole, o isang aminoglycoside.[70] Ang mga Corticosteroid ay ginagamit minsan sa pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia), nguni’t mayroong limitadong ebidensiya upang suportahan ang kanilang bisa.[69]
Prognosis (kahihinatnan ng sakit)[baguhin | baguhin ang wikitext]
Sa paggamot, ang karamihan sa mga uri ng pulmonyang sanhi ng bakterya ay magiging matatag sa 3–6 araw.[71] Ito ay kadalasang umaabot ng ilang linggo bago malutas ang karamihan sa mga sintomas.[71] Ang natutuklasan sa X-ray ay karaniwan nawawala sa loob ng apat na linggo at ang bilang ng namamatay ay mababa (mas mababa sa 1%).[11][72] Sa matatanda o mga taong mayroong ibang mga problema sa baga, ang paggaling ay maaaring umabot sa mahigit sa 12 linggo. Sa mga taong nangangailangan ng pagkakaospital ang bilang ng namamatay ay maaaring kasing taas ng 10% at sa mga nangangailangan ng masidhing pangangalaga, ito ay maaaring umabot sa 30–50%.[11] Ang pulmonya ang pinaka-karaniwang impeksiyong nakukuha sa ospital na nagreresulta sa pagkamatay.[18] Bago ang pagdating ng mga antibiyotiko, ang bilang ng namamatay ay karaniwang nasa 30% sa mga naospital.[15]
Maaaring magkaroon ng mga komplikasyoon lalo na sa matatanda at sa mga mayroong nasa ilalim na mga problema sa kalusugan.[72] Ito ay maaaring kabilangan ng, bukod sa iba pa: empyema (nana sa cavity ng katawan), nana sa baga, bronchiolitis obliterans (pagkakagasgas ng daanan ng hangin), malubhang respiratory distress syndrome (kawalan ng kakayahan ng baga para umalsa), sepsis (impeksiyon sa dugo), at paglala ng mga nasa ilalim na problema sa kalusugan.[72]
Mga alituntunin sa klinikal na paghula[baguhin | baguhin ang wikitext]
Ang mga alituntunin sa klinikal na paghula ay binuo para talagang mas mahulaan ang mga kahihinatnan ng pulmonya.[18] Ang mga alituntunin na ito ay kadalasang ginagamit sa pagpapasiya kung dapat maospital o hindi ang isang tao.[18]
- Pneumonia severity index (Index ng kalubhaan ng pulmonya) (o PSI Score)[18]
- CURB-65 score, na isinasaalang-alang ang kalubhaan ng mga sintomas, anumang nasa ilalim na mga sakit, at edad [73]
Pleural effusion (likido sa baga), empyema (nana sa baga), at nana[baguhin | baguhin ang wikitext]

Sa pulmonya, ang isang pag-ipon ng likido ay maaaring mabuo sa puwang na pumapaligid sa baga.[74] Paminsan-minsan, maiimpekisyon ng mga mikro-organismo ang likidong ito, na nagdudulot ng isang empyema (nana sa baga).[74] Para malaman ang kaibahan ng empyema (nana sa baga) mula sa karaniwang simpleng parapneumonic effusion (pag-ipon ng likido sa baga sanhi ng pulmonya), maaaring kunin ang likido gamit ang hiringgilya (thoracentesis (pagkuha ng likido para suriin)), at suriin.[74] Kung ito ay magpapakita ng ebidensiya ng empyema (nana sa baga), ang ganap na pag-alis sa likido ay kinakailangan, na kadalasang nangangailangan ng isang drainage cathater (pangkuha sa likido).[74] Sa mga malubhang kaso ng empyema (nana sa baga), maaaring kailanganin ang pag-opera.[74] Kung hindi maaalis ang naimpeksiyong likido, maaaring tumagal ang impeksiyon, dahil ang mga antibiyotiko ay hindi masyado pumapasok sa pleural cavity. Kung ligtas sa mikrobyo ang likido, ito ay kailangan lamang alisin kung ito ay nagdudulot ng mga sintomas o nananatiling hindi nalulutas.[74]
Ang bakterya sa baga ay bihirang bumuo ng maliit na naimpeksiyong likido na tinatawag na nana sa baga.[74] Ang mga nana sa baga ay karaniwang makikita gamit ang X-ray sa dibdib nguni’t kadalasan nangangailangan ng isang CT scan sa dibdib para makumpirma ang pagkilala sa sakit.[74] Ang mga nana ay karaniwang lumilitaw sa pulmonyang sanhi ng nalanghap na bagay papunta sa baga (aspiration pneumonia), at kadalasan naglalaman ng maraming mga uri ng bakterya. Ang pangmatagalang mga antibiyotiko ay karaniwang sapat para gamutin ang nana sa baga, nguni’t kung minsan ang nana ay dapat alisin ng isang taga-opera o radiologist.[74]
Hindi paggana ng paghinga at sirkulasyon ng dugo[baguhin | baguhin ang wikitext]
Ang pulmonya ay maaaring magdulot ng hindi paggana ng paghinga sa pamamagitan ng pagdudulot ng acute respiratory distress syndrome (ARDS), na nagreresulta mula sa pinagsamang impeksiyon at pamamaga. Ang mga baga ay mabilis na napupuno ng likido at nagiging matigas. Ang paninigas na ito, na sinamahan ng malubahng kahirapan sa pagkuha ng oxygen dahil sa likido sa alveoli, ay maaaring mangailangan ng mahabang panahon ng mekanikal na bentilasyon para mabuhay.[22]
Ang sepsis ay isang maaaring mangyaring komplikasyon ng pulmonya nguni’t karaniwang nangyayari lamang sa mga taong may mahinang kaligtasan sa sakit o hyposplenism (paghina ng lapay). Ang mga organismo na pinaka-karaniwang sangkot ay ang Streptococcus pneumoniae, Haemophilus influenzae at Klebsiella pneumoniae. Ang ibang mga nagdudulot ng mga sintomas ay dapat isaalang-alang tulad ng isang myocardial infarction (atake sa puso) o isang pulmonary embolism (bara sa baga).[75]
Epidemiyolohiya[baguhin | baguhin ang wikitext]
walang data <100 100–700 700–1400 1400–2100 2100–2800 2800–3500 | 3500–4200 4200–4900 4900–5600 5600–6300 6300–7000 >7000 |
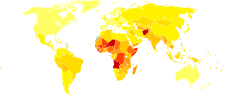
Ang pulmonya ay isang karaniwang karamdaman na nakakaapekto sa humigit-kumulang na 450 milyong tao bawa’t taon at nangyayari sa lahat ng bahagi ng mundo.[6] Ito ang pangunahing sanhi ng pagkamatay sa lahat ng edad na nagreresulta sa 4 na milyong pagkamatay (7% ng kabuuang pagkamatay sa mundo) taun-taon.[6][64] Ang bilang ay pinakamalaki sa mga bata na wala pang limang taong gulang, at sa mga nasa hustong gulang na mas matanda sa 75 taon.[6] Ito ay nangyayari nang mas madalas sa limang beses sa mahirap na bansa kaysa sa maunlad na bansa.[6] Ang pulmonyang sanhi ng birus ang dahilan ng humigit-kumulang na 200 milyong mga kaso.[6] Sa Estados Unidos, simula nang 2009, ang pulmonya ang pangwalong nangungunang dahilan ng pagkamatay.[11]
Mga bata[baguhin | baguhin ang wikitext]
Noong 2008, ang humigit-kumulang na 156 na milyong mga bata ay nagkaroon ng pulmonya (151 milyon sa mahirap na bansa at 5 milyon sa maunlad na bansa).[6] Ito ay nagresulta sa 1.6 na milyong mga pagkamatay, o 28–34% ng lahat ng pagkamatay sa mga wala pa sa edad na limang taon, kung saan ang 95% ay nangyari sa mahirap na bansa.[6][10] Ang mga bansang may pinakamabigat na pasan ng sakit ay kinabibilangan ng: India (43 milyon), Tsina (21 milyon) at Pakistan (10 milyon).[77] Ito ang nangungunang dahilan ng pagkamatay sa mga bata sa mga bansang mababa ang kita.[6][64] Karamihan sa mga pagkamatay na ito ay nangyayari sa panahon ng bagong panganak. Tinatantiya ng World Health Organization na isa sa tatlong pagkamatay ng bagong panganak na sanggol ay dahil sa pulmonya.[78] Humigit-kumulang kalahati ng mga pagkamatay na ito ay maaaring maiwasan ayon sa teorya, dahil ang mga ito ay sanhi ng bakterya kung saan mayroong magagamit na mabisang bakuna.[79]
Kasaysayan[baguhin | baguhin ang wikitext]

Pulmonya ang karaniwang sakit sa buong kasaysayan ng tao.[80] Ang mga sintomas ay inilarawan ni Hippocrates (c. 460 BC – 370 BC):[80] Ang "peripneumonia (pamamaga ng baga), at pleuritic affections (pamamaga ng pleura ng baga), kung gayon ay dapat obserbahan: Kung magiging malubha ang lagnat, at kung magkakaroon ng mga pananakit sa magkabilang bahagi, o pareho, at kung hihinga, magkakaroon ng pag-ubo, at ang plema na ilalabas ay kulay mais o nangingitim-ngitim ang kulay, o kakaunti, mabula, at mapula, o mayroong anumang ibang katangian na iba sa karaniwan. Kapag ang pulmonya ay nasa sukdulan, ang kaso ay lampas sa lunas kung hindi siya pinurga, at ito ay masama kung mayroon siya ay may dyspnoea (kahirapa sa paghinga), at ang ihi ay kakaunti at masangsang, at kung ang pawis ay lumalabas sa paligid ng leeg at ulo, ang mga nasabing pawis ay masama, na nagpapatuloy mula sa pigil na paghinga, may tunog na paghinga, at pinsala ng sakit na kumokontrol dito."[81] Gayunpaman, tinukoy ni Hippocrates ang pulmonya bilang sakit na "pinangalanan ng mga sinauna." Iniulat din niya ang mga resulta ng pagtanggal sa mga nana sa pamamagitan ng pag-oopera. Naobserbahan ni Maimonides (1135–1204 AD): "Ang mga pangunahing sintomas na nangyayari sa pulmonya at ang hindi nawawala ay ang mga sumusunod: labis na mataas na lagnat, masakit pamamaga ng pleura na pananakit sa tagiliran, maikling mabilis na mga paghinga, pabagu-bagong pulso at pag-ubo."[82] Ang klinikal na paglalarawan na ito ay medyo pareho sa mga makikita sa mga makabagong aklat-aralin, at ipinakita nito ang lawak ng medikal na kaalaman sa pamamagitan ng Middle Ages hanggang sa ika-19na siglo.
Si Edwin Klebs ang unang nakaobserba ng bakterya sa mga daanan ng hangin ng mga taong namatay dahil sa pulmonya noong 1875.[83] Ang inisyal na ginawa para matukoy ang dalawang karaniwang nagdudulot na bakterya na Streptococcus pneumoniae at Klebsiella pneumoniae ay isinagawa ni Carl Friedländer[84] at Albert Fränkel[85] noong 1882 at 1884, nang magkahiwalay. Ipinakilala ng inisyal na ginawa ni Friedländer ang Gram stain, isang mahalagang pagsusuri sa laboratoryo na ginagamit pa rin ngayon para matukoy at mauri ang mga bakterya. Ang dokumento ni Christian Gram na naglalarawan sa pamamaraan noong 1884 ay nakatulong para malaman ang kaibhan ng dalawang bakterya, at ipinakita na ang pulmonya ay maaaring maging dulot ng mahigit sa isang mikroorganismo.[86]
Si Sir William Osler, kilala bilang "ang ama ng modernong medisina," ay tinanggap ang pagkamatay at pagkabalda na sanhi ng pulmonya, na inilalarawan bilang ang "kapitan ng kamatayan ng tao" noong 1918, dahil nalampasan nito ang tuberkulosis bilang isa sa mga nangungunang dahilan ng pagkamatay sa panahon na ito. Ang katagang ito ay orihinal na nilikha ni John Bunyan bilang pagtukoy sa "pagkonsumo sa katawan" (sanhi ng tuberkulosis).[87][88] Inilarawan din ni Osler ang pulmonya bilang "ang kaibigan ng matanda" dahil ang kamatayan ay kadalasang mabilis at hindi masakit subali’t sa katunayan mayroon namang mas mabagal na mga masakit na paraan para mamatay.[15]
Maraming mga pagsulong noong 1900s ang nagpabuti sa kinalabasan para sa mga may pulmonya. Sa pagdating ng penicillin at iba pang mga antibiyotiko, makabagong mga pamamaraan sa pag-oopera, at intensibong pangangalaga sa ika-20 siglo, ang pagkamatay dahil sa pulmonya ay umaabot sa 30%, na biglang bumaba sa maunlad na mga bansa. Ang pagbabakuna sa mga sanggol laban sa Haemophilus influenzae type B ay nagsimula noong 1988 at humantong sa kapansin-pansing pagbaba kaagad ng mga kaso pagkatapos ng pagbabakuna.[89] Ang pagbabakuna sa mga nasa hustong gulang laban saStreptococcus pneumoniae ay nagsimula noong 1977, at sa mga bata noong 2000, na nagresulta ng parehong pagbaba.[90]
Lipunan at kultura[baguhin | baguhin ang wikitext]
Dahil sa mataas na pasan ng sakit sa mga mahirap na bansa at napakababang kamalayan sa sakit sa mga maunlad na bansa, ang pandaigdigang komunidad ng kalusugan ay idineklara ang ika-12 ng Nobyembre na Pandaigdigang Araw ng Pulmonya, isang araw gumawa ng aksiyon ang mga nagmamalasakit na mamamayan at tagagawa ng patakaran laban sa sakit.[91] Ang pandaigidigang pangkabuhayang gastos ng komunidad na natamo dahil sa pulmonya ay tinatayang nasa $17 bilyon.[11]
Ang pulmonya o pamamaga ng baga (Ingles: pneumonia)[92][93], binabaybay ding pulmunia o pulmuniya,[93] baga o karamdaman ng baga at ng sistemang respiratoryo. Ang baga ay naglalaman ng maraming maliliit na mga bulbo, mga bumbilya, o mga sako na tinatawag na mga alveolus (isahan) o alveoli (maramihan). Nakakatulong ito sa pag-alis ng oksiheno mula sa hangin. Sa kaso ng pulmonya, ang mga sako ay nagiging maga. Napupuno sila ng mga pluwido, at hindi makasipsip ng sapat na oksiheno, hindi katulad ng dati. Maaaring dulot ang pulmonya ng bakterya, birus, punggus, o parasito. Maaari rin itong sanhi ng kimikal o pisikal na pinsalang nagawa sa mga baga. Maaari ring magresulta sa pulmonya ang ibang mga karamdaman, katulad ng pag-abuso sa alak o alkohol o kanser sa baga. Ang mga taong may pulmonya ay karaniwang nahihirapan sa paghinga. Maaari rin silang umuubo, o may nararamdamang hapdi sa lugar ng dibdib. Ang paglulunas ng pulmonya ay naaayon sa kung ano ang sanhi ng karamdaman. Kapag dulot ng bakterya, magagamit ang antibiyotiko upang gamutin ito.
Klasipikasyon[baguhin | baguhin ang wikitext]
Ang salitang Ingles na pneumonitis ay tumutukoy sa pamamaga (inplamasyon) ng baga; ang pulmonya ay tumutukoy sa pamamaga ng baga, kadalasang dahil sa impeksiyon subalit minsang hindi nakakaimpeksiyon, na may karagdagang tampok ng konsolidasyon pulmonaryo (konsolidasyong pambaga).[94] Ang pulmonya ay maaaring uri-uriin sa maraming mga pamamaraan. Pinaka pangkaraniwang ikinaklasipika ito ayon sa kung saan o kung paano ito nakuha (pulmonyang nakuha sa pamayanan, pulmonya dahil sa aspirasyon, pulmonyang kaugnay ng pangangalagang pangkalusugan, pulmonyang nakuha mula sa ospital, at pulmonyang may kaugnayan sa bentilador),[20] ngunit maaari ring iklasipika ayon sa nasasakop na pook ng baga na apektado (pulmonyang panglobo, pulmonyang bronkiyal at malubhang pulmonyang interstisyal),[20] o dahil sa nagsasanhing organismo.[95] Ang pulmonya sa mga bata ay maaaring makapagdagdag ng klasipikasyon ayon sa mga tanda at mga sintomas bilang hindi malubha (hindi grabe), malubha (grabe), o napakalubha (napakagrabe).[96]
Mga Sanggunian[baguhin | baguhin ang wikitext]
- ↑ 1.0 1.1 McLuckie, [editor] A. (2009). Respiratory disease and its management. New York: Springer. p. 51. ISBN 978-1-84882-094-4.
{{cite book}}:|first=has generic name (tulong) - ↑ Leach, Richard E. (2009). Acute and Critical Care Medicine at a Glance (2nd pat.). Wiley-Blackwell. ISBN 1-4051-6139-6. Nakuha noong 2011-04-21.
- ↑ Jeffrey C. Pommerville (2010). Alcamo's Fundamentals of Microbiology (9th pat.). Sudbury MA: Jones & Bartlett. p. 323. ISBN 0-7637-6258-X.
- ↑ Ashby, Bonnie; Turkington, Carol (2007). The encyclopedia of infectious diseases (3rd pat.). New York: Facts on File. p. 242. ISBN 0-8160-6397-4. Nakuha noong 2011-04-21.
{{cite book}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Osler, William (1901). Principles and Practice of Medicine, 4th Edition. New York: D. Appleton and Company. p. 108. Inarkibo mula sa ang orihinal noong 2007-07-08. Nakuha noong 2014-01-31.
- ↑ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 6.11 6.12 6.13 6.14 6.15 6.16 6.17 6.18 6.19 6.20 6.21 6.22 6.23 Ruuskanen, O; Lahti, E, Jennings, LC, Murdoch, DR (2011-04-09). "Viral pneumonia". Lancet. 377 (9773): 1264–75. doi:10.1016/S0140-6736(10)61459-6. PMID 21435708.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (5th ed. pat.). Philadelphia, PA: Lippincott Williams & Wilkins. p. 353. ISBN 9780781752732.
{{cite book}}:|edition=has extra text (tulong) - ↑ 8.0 8.1 Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. p. 480. ISBN 0-07-148480-9.
- ↑ 9.0 9.1 9.2 9.3 9.4 9.5 Hoare Z; Lim WS (2006). "Pneumonia: update on diagnosis and management" (PDF). BMJ. 332 (7549): 1077–9. doi:10.1136/bmj.332.7549.1077. PMC 1458569. PMID 16675815.
- ↑ 10.00 10.01 10.02 10.03 10.04 10.05 10.06 10.07 10.08 10.09 10.10 10.11 Singh, V; Aneja, S (March 2011). "Pneumonia — management in the developing world". Paediatric respiratory reviews. 12 (1): 52–9. doi:10.1016/j.prrv.2010.09.011. PMID 21172676.
- ↑ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 11.12 11.13 11.14 11.15 11.16 11.17 11.18 11.19 Nair, GB; Niederman, MS (November 2011). "Community-acquired pneumonia: an unfinished battle". The Medical clinics of North America. 95 (6): 1143–61. doi:10.1016/j.mcna.2011.08.007. PMID 22032432.
- ↑ 12.0 12.1 12.2 12.3 12.4 12.5 12.6 "Pneumonia (Fact sheet N°331)". World Health Organization. August 2012.
- ↑ Darby, J; Buising, K (October 2008). "Could it be Legionella?". Australian family physician. 37 (10): 812–5. PMID 19002299.
- ↑ Ortqvist, A; Hedlund, J, Kalin, M (December 2005). "Streptococcus pneumoniae: epidemiology, risk factors, and clinical features". Seminars in respiratory and critical care medicine. 26 (6): 563–74. doi:10.1055/s-2005-925523. PMID 16388428.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 15.0 15.1 15.2 15.3 15.4 15.5 15.6 15.7 15.8 Ebby, Orin (2005). "Community-Acquired Pneumonia: From Common Pathogens To Emerging Resistance". Emergency Medicine Practice. 7 (12).
{{cite journal}}: Unknown parameter|month=ignored (tulong) - ↑ Lowe, J. F.; Stevens, Alan (2000). Pathology (2nd pat.). St. Louis: Mosby. p. 197. ISBN 0-7234-3200-7.
{{cite book}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Snydman, editors, Raleigh A. Bowden, Per Ljungman, David R. (2010). Transplant infections (3rd pat.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 187. ISBN 978-1-58255-820-2.
{{cite book}}:|first=has generic name (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 18.0 18.1 18.2 18.3 18.4 18.5 18.6 18.7 18.8 Murray and Nadel (2010). Chapter 32.
- ↑ Eom, CS; Jeon, CY; Lim, JW; Cho, EG; Park, SM; Lee, KS (22 February 2011). "Use of acid-suppressive drugs and risk of pneumonia: a systematic review and meta-analysis". CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne. 183 (3): 310–9. doi:10.1503/cmaj.092129. PMC 3042441. PMID 21173070.
{{cite journal}}: Missing pipe in:|journal=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 20.00 20.01 20.02 20.03 20.04 20.05 20.06 20.07 20.08 20.09 20.10 Sharma, S; Maycher, B, Eschun, G (May 2007). "Radiological imaging in pneumonia: recent innovations". Current Opinion in Pulmonary Medicine. 13 (3): 159–69. doi:10.1097/MCP.0b013e3280f3bff4. PMID 17414122.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 21.0 21.1 21.2 Anevlavis S; Bouros D (2010). "Community acquired bacterial pneumonia". Expert Opin Pharmacother. 11 (3): 361–74. doi:10.1517/14656560903508770. PMID 20085502.
{{cite journal}}: Unknown parameter|month=ignored (tulong) - ↑ 22.00 22.01 22.02 22.03 22.04 22.05 22.06 22.07 22.08 22.09 Murray and Nadel (2010). Chapter 31.
- ↑ 23.0 23.1 Figueiredo LT (2009). "Viral pneumonia: epidemiological, clinical, pathophysiological and therapeutic aspects". J Bras Pneumol. 35 (9): 899–906. doi:10.1590/S1806-37132009000900012. PMID 19820817.
{{cite journal}}: Unknown parameter|month=ignored (tulong) - ↑ 24.0 24.1 Behera, D. (2010). Textbook of pulmonary medicine (2nd pat.). New Delhi: Jaypee Brothers Medical Pub. pp. 391–394. ISBN 8184487495.
- ↑ 25.0 25.1 Maskell, Nick; Millar, Ann (2009). Oxford desk reference. Oxford: Oxford University Press. p. 196. ISBN 9780199239122.
- ↑ 26.0 26.1 26.2 26.3 26.4 26.5 Murray and Nadel (2010). Chapter 37.
- ↑ Vijayan, VK (2009 May). "Parasitic lung infections". Current opinion in pulmonary medicine. 15 (3): 274–82. PMID 19276810.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ Clinical infectious diseases : a practical approach. New York, NY [u.a.]: Oxford Univ. Press. 1999. p. 833. ISBN 978-0-19-508103-9.
{{cite book}}:|first=has generic name (tulong);|first=missing|last=(tulong) - ↑ Diffuse parenchymal lung disease : ... 47 tables ([Online-Ausg.] pat.). Basel: Karger. 2007. p. 4. ISBN 978-3-8055-8153-0.
{{cite book}}:|first=has generic name (tulong);|first=missing|last=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 30.0 30.1 Ranganathan, SC; Sonnappa, S (February 2009). "Pneumonia and other respiratory infections". Pediatric clinics of North America. 56 (1): 135–56, xi. doi:10.1016/j.pcl.2008.10.005. PMID 19135585.
- ↑ 31.0 31.1 Textbook of pediatric emergency medicine (6th ed. pat.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. 2010. p. 914. ISBN 1605471593.
{{cite book}}:|edition=has extra text (tulong);|first=has generic name (tulong); Explicit use of et al. in:|last=(tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ Hammer, edited by Stephen J. McPhee, Gary D. (2010). Pathophysiology of disease : an introduction to clinical medicine (6th ed. pat.). New York: McGraw-Hill Medical. pp. Chapter 4. ISBN 0071621679.
{{cite book}}:|edition=has extra text (tulong);|first=has generic name (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 33.0 33.1 Fein, Alan (2006). Diagnosis and management of pneumonia and other respiratory infections (2nd ed. pat.). Caddo, OK: Professional Communications. pp. 28–29. ISBN 1884735630.
{{cite book}}:|edition=has extra text (tulong) - ↑ Kumar, Vinay (2010). Robbins and Cotran pathologic basis of disease (8th ed. pat.). Philadelphia, PA: Saunders/Elsevier. pp. Chapter 15. ISBN 1416031219.
{{cite book}}:|edition=has extra text (tulong) - ↑ 35.0 35.1 Lynch, T; Bialy, L, Kellner, JD, Osmond, MH, Klassen, TP, Durec, T, Leicht, R, Johnson, DW (2010-08-06). Huicho, Luis (pat.). "A systematic review on the diagnosis of pediatric bacterial pneumonia: when gold is bronze". PLoS ONE. 5 (8): e11989. doi:10.1371/journal.pone.0011989. PMC 2917358. PMID 20700510.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 36.0 36.1 Ezzati, edited by Majid; Lopez, Alan D., Rodgers, Anthony, Murray, Christopher J.L. (2004). Comparative quantification of health risks. Genève: Organisation mondiale de la santé. p. 70. ISBN 978-92-4-158031-1.
{{cite book}}:|first=has generic name (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 37.00 37.01 37.02 37.03 37.04 37.05 37.06 37.07 37.08 37.09 37.10 37.11 37.12 37.13 Lim, WS; Baudouin, SV, George, RC, Hill, AT, Jamieson, C, Le Jeune, I, Macfarlane, JT, Read, RC, Roberts, HJ, Levy, ML, Wani, M, Woodhead, MA, Pneumonia Guidelines Committee of the BTS Standards of Care, Committee (October 2009). "BTS guidelines for the management of community acquired pneumonia in adults: update 2009". Thorax. 64 (Suppl 3): iii1–55. doi:10.1136/thx.2009.121434. PMID 19783532.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Saldías, F; Méndez, JI, Ramírez, D, Díaz, O (April 2007). "[Predictive value of history and physical examination for the diagnosis of community-acquired pneumonia in adults: a literature review]". Revista medica de Chile. 135 (4): 517–28. PMID 17554463.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 39.0 39.1 Call, SA; Vollenweider, MA, Hornung, CA, Simel, DL, McKinney, WP (2005-02-23). "Does this patient have influenza?". JAMA: the Journal of the American Medical Association. 293 (8): 987–97. doi:10.1001/jama.293.8.987. PMID 15728170.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Helms, editors, William E. Brant, Clyde A. Fundamentals of diagnostic radiology (4th ed. pat.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. p. 435. ISBN 9781608319114.
{{cite book}}:|edition=has extra text (tulong);|first=has generic name (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 41.0 41.1 41.2 41.3 Mandell, LA; Wunderink, RG; Anzueto, A; Bartlett, JG; Campbell, GD; Dean, NC; Dowell, SF; File TM, Jr; Musher, DM; Niederman, MS; Torres, A; Whitney, CG; Infectious Diseases Society of, America; American Thoracic, Society (1 March 2007). "Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 44 (Suppl 2): S27–72. doi:10.1086/511159. PMID 17278083.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Stedman's medical dictionary (28th pat.). Philadelphia: Lippincott Williams & Wilkins. 2006. ISBN 978-0-7817-6450-6.
- ↑ Dunn, L (2005 June 29-July 5). "Pneumonia: classification, diagnosis and nursing management". Nursing standard (Royal College of Nursing (Great Britain) : 1987). 19 (42): 50–4. PMID 16013205.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ organization, World health (2005). Pocket book of hospital care for children : guidelines for the management of common illnesses with limited resources. Geneva: World Health Organization. p. 72. ISBN 978-92-4-154670-6.
- ↑ Jefferson, T; Di Pietrantonj, C, Rivetti, A, Bawazeer, GA, Al-Ansary, LA, Ferroni, E (2010-07-07). Jefferson, Tom (pat.). "Vaccines for preventing influenza in healthy adults". Cochrane database of systematic reviews (7): CD001269. doi:10.1002/14651858.CD001269.pub4. PMID 20614424.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ "Seasonal Influenza (Flu)". Center for Disease Control and Prevention. Nakuha noong 29 June 2011.
- ↑ Jefferson T; Deeks JJ, Demicheli V, Rivetti D, Rudin M (2004). Jefferson, Tom (pat.). "Amantadine and rimantadine for preventing and treating influenza A in adults". Cochrane Database Syst Rev (3): CD001169. doi:10.1002/14651858.CD001169.pub2. PMID 15266442.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Jefferson, T; Jones, MA; Doshi, P; Del Mar, CB; Heneghan, CJ; Hama, R; Thompson, MJ (18 January 2012). Jefferson, Tom (pat.). "Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children". Cochrane database of systematic reviews. 1: CD008965. doi:10.1002/14651858.CD008965.pub3. PMID 22258996.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Moberley, SA; Holden, J, Tatham, DP, Andrews, RM (2008-01-23). Andrews, Ross M (pat.). "Vaccines for preventing pneumococcal infection in adults". Cochrane database of systematic reviews (1): CD000422. doi:10.1002/14651858.CD000422.pub2. PMID 18253977.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 50.0 50.1 50.2 "Pneumonia Can Be Prevented — Vaccines Can Help". Centers for Disease Control and Prevention. Nakuha noong 22 October 2012.
- ↑ Gray, DM; Zar, HJ (May 2010). "Community-acquired pneumonia in HIV-infected children: a global perspective". Current opinion in pulmonary medicine. 16 (3): 208–16. doi:10.1097/MCP.0b013e3283387984. PMID 20375782.
- ↑ Huang, L; Cattamanchi, A; Davis, JL; den Boon, S; Kovacs, J; Meshnick, S; Miller, RF; Walzer, PD; Worodria, W; Masur, H; International HIV-associated Opportunistic Pneumonias (IHOP), Study; Lung HIV, Study (June 2011). "HIV-associated Pneumocystis pneumonia". Proceedings of the American Thoracic Society. 8 (3): 294–300. doi:10.1513/pats.201009-062WR. PMC 3132788. PMID 21653531.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Green H, Paul M, Vidal L, Leibovici L (2007). Green, Hefziba (pat.). "Prophylaxis for Pneumocystis pneumonia (PCP) in non-HIV immunocompromised patients". Cochrane Database Syst Rev (3): CD005590. doi:10.1002/14651858.CD005590.pub2. PMID 17636808.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Taminato, M; Fram, D; Torloni, MR; Belasco, AG; Saconato, H; Barbosa, DA (November–December 2011). "Screening for group B Streptococcus in pregnant women: a systematic review and meta-analysis". Revista latino-americana de enfermagem. 19 (6): 1470–8. PMID 22249684.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Darville, T (October 2005). "Chlamydia trachomatis infections in neonates and young children". Seminars in pediatric infectious diseases. 16 (4): 235–44. doi:10.1053/j.spid.2005.06.004. PMID 16210104.
- ↑ Global Action Plan for Prevention and Control of Pneumonia (GAPP) (PDF). World Health Organization. 2009.
- ↑ 57.0 57.1 Roggensack, A; Jefferies, AL; Farine, D; Basso, M; Delisle, MF; Hudon, L; Mundle, WR; Murphy-Kaulbeck, LC; Ouellet, A; Pressey, T (April 2009). "Management of meconium at birth". Journal of obstetrics and gynaecology Canada : JOGC = Journal d'obstetrique et gynecologie du Canada : JOGC. 31 (4): 353–4, 355–7. PMID 19497156.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ van der Maarel-Wierink, CD; Vanobbergen, JN; Bronkhorst, EM; Schols, JM; de Baat, C (6 March 2012). "Oral health care and aspiration pneumonia in frail older people: a systematic literature review". Gerodontology: no. doi:10.1111/j.1741-2358.2012.00637.x. PMID 22390255.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 59.0 59.1 Bradley, JS; Byington, CL, Shah, SS, Alverson, B, Carter, ER, Harrison, C, Kaplan, SL, Mace, SE, McCracken GH, Jr, Moore, MR, St Peter, SD, Stockwell, JA, Swanson, JT (2011-08-31). "The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America". Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 53 (7): e25–76. doi:10.1093/cid/cir531. PMID 21880587.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Yang, M; Yuping, Y, Yin, X, Wang, BY, Wu, T, Liu, GJ, Dong, BR (2010-02-17). Dong, Bi Rong (pat.). "Chest physiotherapy for pneumonia in adults". Cochrane database of systematic reviews (2): CD006338. doi:10.1002/14651858.CD006338.pub2. PMID 20166082.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Zhang, Y; Fang, C; Dong, BR; Wu, T; Deng, JL (14 March 2012). Dong, Bi Rong (pat.). "Oxygen therapy for pneumonia in adults". Cochrane database of systematic reviews. 3: CD006607. doi:10.1002/14651858.CD006607.pub4. PMID 22419316.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 62.0 62.1 Chang CC, Cheng AC, Chang AB (2012). Chang, Christina C (pat.). "Over-the-counter (OTC) medications to reduce cough as an adjunct to antibiotics for acute pneumonia in children and adults". Cochrane Database Syst Rev. 2: CD006088. doi:10.1002/14651858.CD006088.pub3. PMID 22336815.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Haider, BA; Lassi, ZS; Ahmed, A; Bhutta, ZA (5 October 2011). Bhutta, Zulfiqar A (pat.). "Zinc supplementation as an adjunct to antibiotics in the treatment of pneumonia in children 2 to 59 months of age". Cochrane database of systematic reviews (10): CD007368. doi:10.1002/14651858.CD007368.pub2. PMID 21975768.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ 64.0 64.1 64.2 Kabra SK; Lodha R, Pandey RM (2010). Kabra, Sushil K (pat.). "Antibiotics for community-acquired pneumonia in children". Cochrane Database Syst Rev. 3 (3): CD004874. doi:10.1002/14651858.CD004874.pub3. PMID 20238334.
- ↑ Lutfiyya MN; Henley E, Chang LF, Reyburn SW (2006). "Diagnosis and treatment of community-acquired pneumonia" (PDF). Am Fam Physician. 73 (3): 442–50. PMID 16477891.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ Eliakim-Raz, N; Robenshtok, E; Shefet, D; Gafter-Gvili, A; Vidal, L; Paul, M; Leibovici, L (12 September 2012). Eliakim-Raz, Noa (pat.). "Empiric antibiotic coverage of atypical pathogens for community-acquired pneumonia in hospitalized adults". Cochrane database of systematic reviews. 9: CD004418. doi:10.1002/14651858.CD004418.pub4. PMID 22972070.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Scalera NM; File TM (2007). "How long should we treat community-acquired pneumonia?". Curr. Opin. Infect. Dis. 20 (2): 177–81. doi:10.1097/QCO.0b013e3280555072. PMID 17496577.
{{cite journal}}: Unknown parameter|month=ignored (tulong) - ↑ 68.0 68.1 American Thoracic Society; Infectious Diseases Society of America (2005). "Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia". Am J Respir Crit Care Med. 171 (4): 388–416. doi:10.1164/rccm.200405-644ST. PMID 15699079.
{{cite journal}}: Unknown parameter|month=ignored (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ 69.0 69.1 Marik, PE (May 2011). "Pulmonary aspiration syndromes". Current Opinion in Pulmonary Medicine. 17 (3): 148–54. doi:10.1097/MCP.0b013e32834397d6. PMID 21311332.
- ↑ O'Connor S (2003). "Aspiration pneumonia and pneumonitis". Australian Prescriber. 26 (1): 14–7.
- ↑ 71.0 71.1 Behera, D. (2010). Textbook of pulmonary medicine (2nd pat.). New Delhi: Jaypee Brothers Medical Pub. pp. 296–297. ISBN 9788184487497.
- ↑ 72.0 72.1 72.2 Cunha (2010). Pages6-18.
- ↑ Rello, J (2008). "Demographics, guidelines, and clinical experience in severe community-acquired pneumonia". Critical care (London, England). 12 Suppl 6: S2. PMID 19105795.
- ↑ 74.0 74.1 74.2 74.3 74.4 74.5 74.6 74.7 74.8 Yu, H (2011 Mar). "Management of pleural effusion, empyema, and lung abscess". Seminars in interventional radiology. 28 (1): 75–86. PMID 22379278.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ Cunha (2010). Pages 250-251.
- ↑ "WHO Disease and injury country estimates". World Health Organization (WHO). 2004. Nakuha noong 11 November 2009.
- ↑ Rudan, I; Boschi-Pinto, C, Biloglav, Z, Mulholland, K, Campbell, H (May 2008). "Epidemiology and etiology of childhood pneumonia". Bulletin of the World Health Organization. 86 (5): 408–16. doi:10.2471/BLT.07.048769. PMC 2647437. PMID 18545744.
{{cite journal}}: CS1 maint: multiple names: mga may-akda (link) - ↑ Garenne M; Ronsmans C, Campbell H (1992). "The magnitude of mortality from acute respiratory infections in children under 5 years in developing countries". World Health Stat Q. 45 (2–3): 180–91. PMID 1462653.
- ↑ WHO (1999). "Pneumococcal vaccines. WHO position paper". Wkly. Epidemiol. Rec. 74 (23): 177–83. PMID 10437429.
- ↑ 80.0 80.1 al.], Ralph D. Feigin ... [et (2003). Textbook of pediatric infectious diseases (5th pat.). Philadelphia: W. B. Saunders. p. 299. ISBN 978-0-7216-9329-3.
- ↑ Hippocrates On Acute Diseases wikisource link
- ↑ Maimonides, Fusul Musa ("Pirkei Moshe").
- ↑ Klebs E (1875-12-10). "Beiträge zur Kenntniss der pathogenen Schistomyceten. VII Die Monadinen". Arch. Exptl. Pathol. Parmakol. 4 (5/6): 40–488.
- ↑ Friedländer C (1882-02-04). "Über die Schizomyceten bei der acuten fibrösen Pneumonie". Virchow's Arch pathol. Anat. U. Physiol. 87 (2): 319–324. doi:10.1007/BF01880516.
- ↑ Fraenkel A (1884-04-21). "Über die genuine Pneumonie, Verhandlungen des Congress für innere Medicin". Dritter Congress. 3: 17–31.
- ↑ Gram C (1884-03-15). "Über die isolierte Färbung der Schizomyceten in Schnitt- und Trocken-präparaten". Fortschr. Med. 2 (6): 185–9.
- ↑ al.], edited by J.F. Tomashefski, Jr ... (2008). Dail and Hammar's pulmonary pathology (3rd pat.). New York: Springer. p. 228. ISBN 978-0-387-98395-0.
{{cite book}}:|first=has generic name (tulong)CS1 maint: multiple names: mga may-akda (link) - ↑ William Osler, Thomas McCrae (1920). The principles and practice of medicine: designed for the use of practitioners and students of medicine (9th pat.). D. Appleton. p. 78.
One of the most widespread and fatal of all acute diseases, pneumonia has become the "Captain of the Men of Death," to use the phrase applied by John Bunyan to consumption.
{{cite book}}: External link in|quote= - ↑ Adams WG; Deaver KA, Cochi SL; et al. (1993). "Decline of childhood Haemophilus influenzae type B (Hib) disease in the Hib vaccine era". JAMA. 269 (2): 221–6. doi:10.1001/jama.269.2.221. PMID 8417239.
{{cite journal}}: Explicit use of et al. in:|author2=(tulong); Unknown parameter|month=ignored (tulong) - ↑ Whitney CG; Farley MM, Hadler J; et al. (2003). "Decline in invasive pneumococcal disease after the introduction of protein-polysaccharide conjugate vaccine". N. Engl. J. Med. 348 (18): 1737–46. doi:10.1056/NEJMoa022823. PMID 12724479.
{{cite journal}}: Explicit use of et al. in:|author2=(tulong); Unknown parameter|month=ignored (tulong) - ↑ "World Pneumonia Day Official Website". World Pneumonia Day Official Website. Fiinex. Inarkibo mula sa ang orihinal noong 2 Septiyembre 2011. Nakuha noong 13 August 2011.
{{cite web}}: Check date values in:|archive-date=(tulong) - ↑ Gaboy, Luciano L. Pneumonia, pulmonya, pamamaga ng baga - Gabby's Dictionary: Praktikal na Talahuluganang Ingles-Filipino ni Gabby/Gabby's Practical English-Filipino Dictionary, GabbyDictionary.com.
- ↑ 93.0 93.1 Blake, Matthew (2008). "Pneumonia, pulmunia, pulminiya, pamamagâ ng bagà". Tagalog English Dictionary-English Tagalog Dictionary. Bansa.org.
- ↑ Stedman's medical dictionary (ika-28 pat.). Philadelphia: Lippincott Williams & Wilkins. 2006. ISBN 9780781764506.
- ↑ Dunn, L (2005 Hunyo 29-Hulyo 5). "Pneumonia: classification, diagnosis and nursing management". Nursing standard (Royal na Kolehiyo ng Narsing (Dakilang Britanya) : 1987). 19 (42): 50–4. PMID 16013205.
{{cite journal}}: Check date values in:|date=(tulong) - ↑ organization, World health (2005). Pocket book of hospital care for children : guidelines for the management of common illnesses with limited resources. Hinebra: World Health Organization. p. 72. ISBN 9789241546706.
Bibliyograpiya
- Murray and Nadel's textbook of respiratory medicine (5th pat.). Philadelphia, PA: Saunders/Elsevier. 2010. ISBN 1416047107.
{{cite book}}:|first=missing|last=(tulong) - Cunha, edited by Burke A. (2010). Pneumonia essentials (3rd ed. pat.). Sudbury, MA: Physicians' Press. ISBN 0763772208.
{{cite book}}:|edition=has extra text (tulong);|first=has generic name (tulong)

